민간치과의료보험 가입 여부에 따른 치과의료이용 영향: Two-Part Model 분석
Association between private dental insurance enrollment and dental care utilization: A two-part model approach
Article information
Trans Abstract
Purpose
This study investigated the relationship between private dental insurance enrollment and dental care utilization in South Korea, focusing on how private insurance influences the intensity and frequency of dental service use. By exploring its role in alleviating financial burdens and addressing unmet needs, the findings aimed to inform strategies to enhance accessibility and equity in dental healthcare.
Materials and Methods
Data from the second wave of the Korea Health Panel Survey (2019–2021) were analyzed for 11,196 adults aged 19 or older. A two-part model assessed dental care utilization; Part 1 analyzed utilization as a binary variable, and Part 2 examined expenditures and visit frequency. Private dental insurance enrollment was the primary independent variable, with adjustments for demographic, socioeconomic, and health-related factors.
Results
Private dental insurance enrollees were more likely to use dental care services than non-enrollees (31.3% vs. 23.5%, P<0.001), with higher odds of utilization (OR 1.50, 95% CI 1.18–1.89). Enrollees had higher total expenditures (β 1.40, 95% CI 1.04–1.89) and costs per visit (β 1.55, 95% CI 1.19–2.01) but similar visit frequencies. Subgroup analyses showed that men, urban residents, and older adults incurred higher expenditures.
Conclusion
Private dental insurance is associated with increased dental care utilization and expenditures but not visit frequency. Socioeconomic and demographic factors such as income, gender, and urban residency significantly influence these patterns. These findings underscore private dental insurance’s potential to reduce financial barriers to care while highlighting persistent inequities that warrant targeted policy interventions.
서론
우리나라의 국민건강보험은 1989년 전 국민 대상으로 확대된 이후, 의료 보장성을 강화하기 위한 다양한 정책이 시행되어 왔다. 그러나 치과 질환은 의과 질환에 비해 상대적으로 낮은 중요도로 인식되면서, 여전히 많은 치과 치료 항목이 비급여로 남아 있다. 이러한 낮은 보장률로 인해 치과 치료는 환자의 비용 부담을 증가시키고, 치과의료 이용의 접근성을 저해하여 구강 건강의 형평성 문제를 야기한다고 선행 연구에서 지적되고 있다[1-3].
치과 보장성을 확대하기 위한 정책으로 치아 홈메우기, 노인 틀니(완전·부분), 치석 제거, 노인 임플란트와 같은 정책들이 도입되었으나, 여전히 치과 의원급의 건강보험 보장률은 약 35% 수준에 그치고 있다. 선행 연구에 따르면 남성 52.3%, 여성 57.4%가 경제적 이유로 의료 이용을 충족하지 못했으며[4], 이를 보완하기 위해 상당수의 국민이 민간의료보험을 선택하고 있는 것으로 파악된다. 특히 한 연구에서는 30~50대 성인을 대상으로 민간의료보험 가입 여부를 조사한 결과, 민간치과의료보험 가입자는 8.3%에 불과했지만, 민간치과의료보험 가입 의사를 밝힌 비율은 68.4%로 높게 나타났다. 가입 필요 항목으로는 임플란트, 비급여 치아우식 치료, 틀니, 보철, 치아교정 순으로, 치료 비용이 높은 항목이 우선순위를 차지했다[4].
민간의료보험은 정부 운영 보험 외의 모든 임의보험을 포함하며, 영리 목적의 임의보험은 일반적으로 민간보험으로 간주된다[5]. 민간의료보험은 국민건강보험의 낮은 보장률을 보완하고 의료비 부담을 경감시키는 긍정적 역할을 하지만, 역선택 문제와 과잉 의료 소비 가능성으로 인해 국민건강보험 재정에 부정적 영향을 미칠 수 있다[6,7]. 스페인의 CHIS(Catalan Health Interview Survey)를 활용한 연구에서는 민간의료보험 가입자가 치과의료서비스 이용에 긍정적인 영향을 받으며, 특히 보존치료와 근관치료에서 증가 효과가 두드러진다고 보고하였다[8].
한국에서도 치과 치료비 부담이 계속 증가함에 따라 민간치과의료보험 가입자가 꾸준히 늘어나고 있다. 한국신용정보원에 따르면, 민간치과의료보험 가입 건수는 2019년 6월 기준 444만 건으로, 2016년 이후 49.2% 증가했다. 가입자 연령대는 40대(24.4%)가 가장 많았고, 그 뒤를 50대(21.3%), 30대(20.1%)가 이었다9). 미충족 의료율은 치과가 31.9%로, 의과(8.7%)에 비해 3.7배 높았으며, 소득 수준별로도 치과(16.5%)가 의과(6.6%)보다 더 큰 격차를 보였다[10]. 대다수의 선행연구가 미충족 의료의 가능성 요인인 경제적 부담과 시간 부족을 주요한 요인으로 보고 있다[1,9,11-16]. 이에 본 연구는 제2기 한국의료패널을 활용하여 민간치과의료보험 가입 여부와 치과의료 이용 강도 및 이용량 간의 연관성을 분석하였다.
대상 및 방법
1. 연구대상
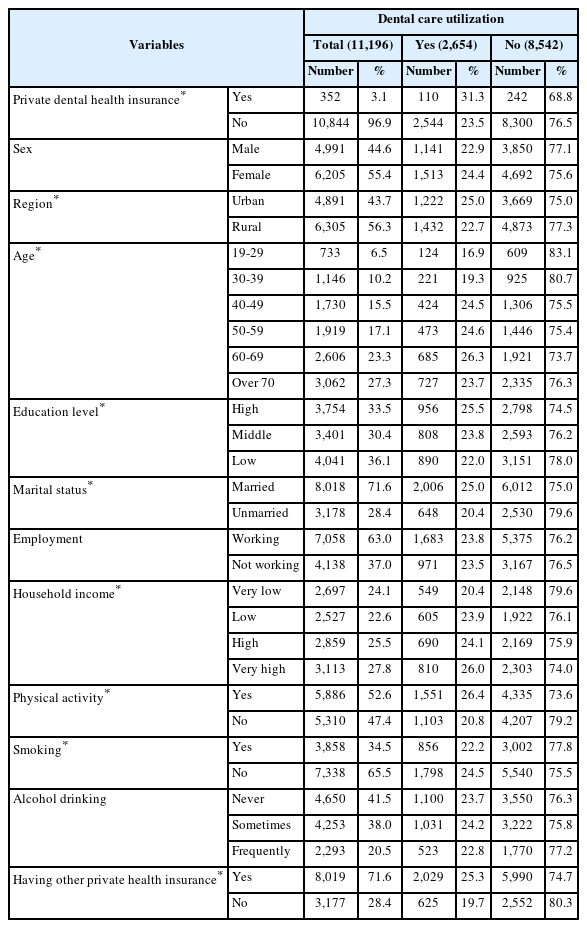
연구는 제2기 한국의료패널 2019년 연간 데이터를 활용하였다. 이 조사는 한국보건사회연구원과 국민건강보험공단이 주관하며, 개인 및 가구의 의료비 지출과 의료 이용 실태를 파악하고 보건정책 수립을 지원하기 위해 실시된다. 제2기는 2018년 1기 패널 종료 후, 새로이 모집된 패널가구를 대상으로 시작되었으며, 전국 규모의 대표성을 유지하기 위해 2단계 확률비례 층화집락추출법을 사용하여 약 8,500가구와 가구원을 조사하였다. 조사구는 17개 시·도를 포함하되, 섬과 특수시설 등 특별조사구는 제외되었다. 표본은 약 700개 조사구에서 계통추출법으로 선정되었으며, 신뢰수준 95%에서 최대허용오차 약 4.5%를 기준으로 각 시·도별 약 500가구를 포함하였으며, 본 연구는 민간치과보험 가입여부(3.1%, 352명)를 주요 변수로 활용하였다.
전체 대상자(n=260,989) 중 민간치과의료보험 가입 여부에 응답한 11,196명을 분석에 포함하고, 미응답자는 제외하였다. 민간치과의료보험 가입자 중 치과의료이용을 한 인원(n=352)과 이용하지 않은 인원(n=242)을 분석에 포함하였고, 미가입자(n=10,844) 중 치과의료이용을 한 인원(n=2,544)과 하지 않은 인원(n=8,300) 명 역시 분석에 포함하였다. 해당 연구의 KHPS 데이터는 2차 데이터 세트이고 공공데이터이면서 비식별화된 데이터 구성으로 Institutional Review Board의 승인이 필요하지 않다.
2. 연구방법
이 연구는 Two-Part Model로 분석을 시행하였으며 파트1에서는 종속변수로 치과의료이용 여부를 설정하여 분석을 시행하였다. 파트2에서는 치과의료이용량을 분석하기 위해 치과의료비, 치과방문 횟수, 방문당 치과의료비를 종속변수로 세분화하여 분석하였다. 또한 의료이용과 밀접한 관계가 있는 유병률 여부를 추가하였다. 하위그룹 분석에서 민간치과의료보험 가입여부와 치료항목을 확인하기 위해 치주질환, 치아우식증, 보철치료, 예방/심미/기타로 나눠 분석하였다.
독립변수로는 민간치과의료보험 가입여부를 사용하였으며, 혼란변수를 통제하기 위해 인구사회학적 변수를 사용하였으며, 주관적 구강건강 상태와 민간치과의료보험 외 민간의료보험 가입여부를 추가하여 분석하였다. 이에 성별, 지역(도심, 지방), 나이(19-29, 30-39, 40-49, 50-59, 60-69, 70<), 교육수준(높음, 중간, 낮음), 혼인상태(결혼, 미혼), 직업여부(근로, 비근로), 가계소득(매우 낮음, 낮음, 높음, 매우높음), 신체활동(한다, 안 한다), 흡연(흡연, 비흡연), 음주(비음주, 가끔, 자주), 주관적 구강건강 상태(나쁨, 좋음), 민간의료보험 가입여부(가입, 비가입)로 혼란변수를 포함하여 분석하였다.
3. 통계방법
제2기 한국의료패널 데이터를 이용하여 Two-part model로 분석하였다. 의료이용 및 비용에 관한 연구는 의료비용 자료가 실제 이용하지 않은 0의 값을 가지고 있으며, 편향된 분포를 보이고 있어, 이런 경우 Two-part model이 유용하다고 제안하였다[17]. Two-part model은 의료이용강도와 의료비지출에 사용되며, 파트 1에서 로짓 또는 프로빗을 사용하고, 파트2 에서는 일반화 선형모델을 사용하여 보건서비스 연구의 다양한 실증분석에 활용하고 있다[18,19]. 해당 연구에서 Part 1. 에서는 전체 대상자의 빈도분석을 시행하여 평균과 표준편차를 확인하고자 카이제곱검정을 통해 유의성을 확인하였고, 치과의료이용 강도를 로지스틱 회귀분석으로 분석하였고 민간치과의료보험 가입자의 치과의료이용 강도를 분석하고자 하위그룹분석을 시행하였다.
Part-2. 에서는 치과의료이용 집단의 치과의료이용량을 분석하기 위해서 치과의료이용자의 평균과 표준편차를 확인하였고, 치과의료비와 방문당 치과의료비는 감마회귀분석를 방문횟수는 포아송 회귀분석 시행하고 치과의료이용량과 치과치료항목과의 연관성을 확인하기 위해 하위그룹 분석을 시행하였다. 통계분석은 SAS 9.4를 사용하였고, 통계적 유의 수준은 5%로 설정하였다.
결과
Part 1. 전체 대상자의 치과의료이용 강도 분석
1) 연구 대상자의 일반적 특성
민간치과의료보험 가입자는 352명(3.1%), 미가입자는 10,844명(96.9%)로 미가입자의 비율이 높았으며, 가입자 중 110명(31.3%)이 치과의료이용을 하였고 242명(68.8%)가 치과의료이용을 하지 않았다. 반면 미가입자는 2,544명(23.5%)가 치과의료이용을 하였고 8,300명(76.5%)가 치과의료이용을 하지 않아 민간치과의료보험을 가입한 집단이 미가입집단보다 치과의료이용 빈도가 높았으며, 통계적으로 유의(P<0.001)하였다(Table 1).
2) 치과의료이용 강도 분석
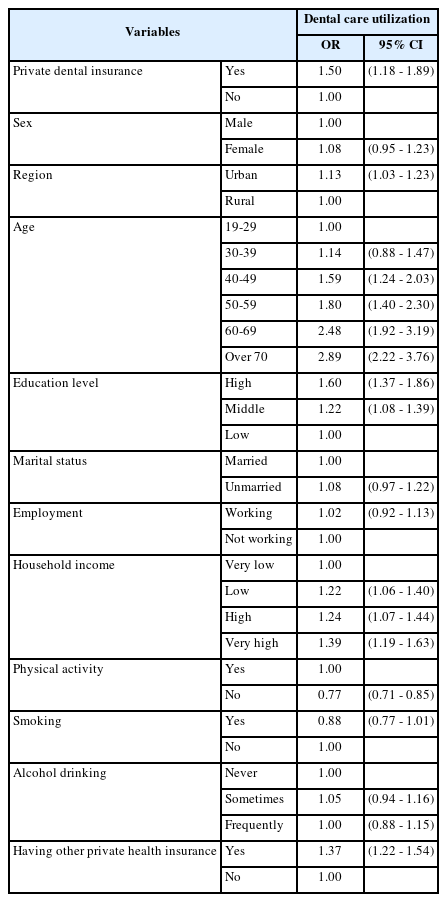
전체 대상자의 빈도분석을 기초로 하여 독립변수별 치과의료이용 강도를 확인하기 위해 로지스틱 회귀분석(Logistic Regression)을 시행한 결과 흥미변수인 민간치과의료보험가입 여부에 따라 가입자가 미가입자보다 1.5배(OR 1.50, CI 1.18-1.89) 이용강도가 높았다(Table 2.).
3) 민간치과의료가입자의 치과의료이용 강도 하위그룹 분석
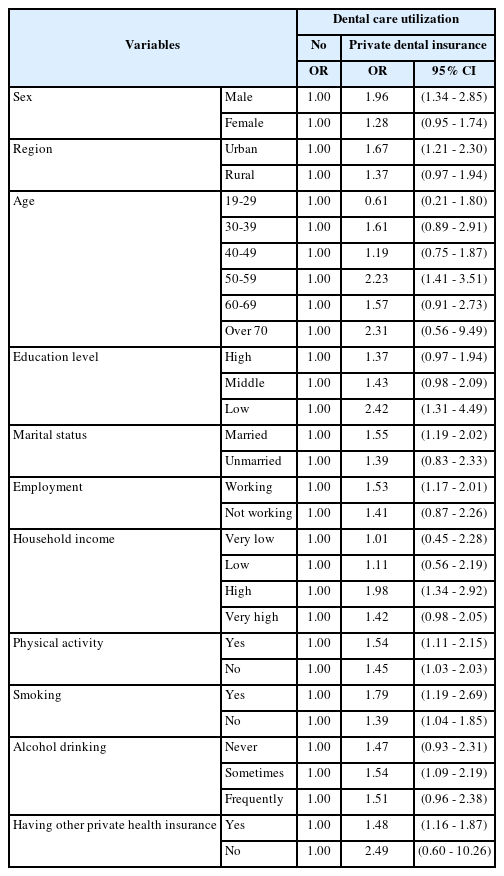
민간치과의료보험 미가입자를 기준으로 민간치과의료보험 가입자가 인구학적 요인에서 남성에서 1.96배(OR 1.96, CI 1.34-2.85) 이용강도가 높았으며, 도심에서 1.67배(OR 1.67, CI 1.21-2.30), 50대에서 2.23배(OR 2.23, CI 1.41-3.51) 높았다(Table 3.). 사회경제적 요인에서는 저학력자에서 2.42배(OR 2.42, CI 1.31-4.49), 혼인상태 유지 집단에서 1.55배(OR 1.55, CI 1.19-2.02), 고용상태에서는 고용유지 집단에서 1.53배(OR 1.53, CI 1.17-2.01) 높았으며, 가구소득에서는 고소득 집단에서 1.98배(OR 1.98, CI 1.34-2.92)로 확인되었다. 건강요인에서는 신체활동 요인은 신체활동을 하는 집단에서 1.54배(OR 1.54, CI 1.11-2.15), 하지 않는 집단은 1.45배(OR 1.45, CI 1.03-2.03), 흡연여부에서 흡연 집단과 비 흡연집단에서 각각 1.79배(OR 1.79, CI 1.19-2.69), 1.39배(OR 1.39, CI 1.04-1.85)였으며, 음주여부는 가끔 음주하는 집단에서 1.54배(OR 1.54, CI 1.09-2.19) 치과의료이용 강도가 높았으며, 기타요인으로 선정한 민간의료보험에서 가입자가 1.48배(OR 1.48, CI 1.16-1.87)였다.
Part 2. 치과의료이용 그룹의 치과의료이용량 분석
1) 치과의료이용량 빈도 분석
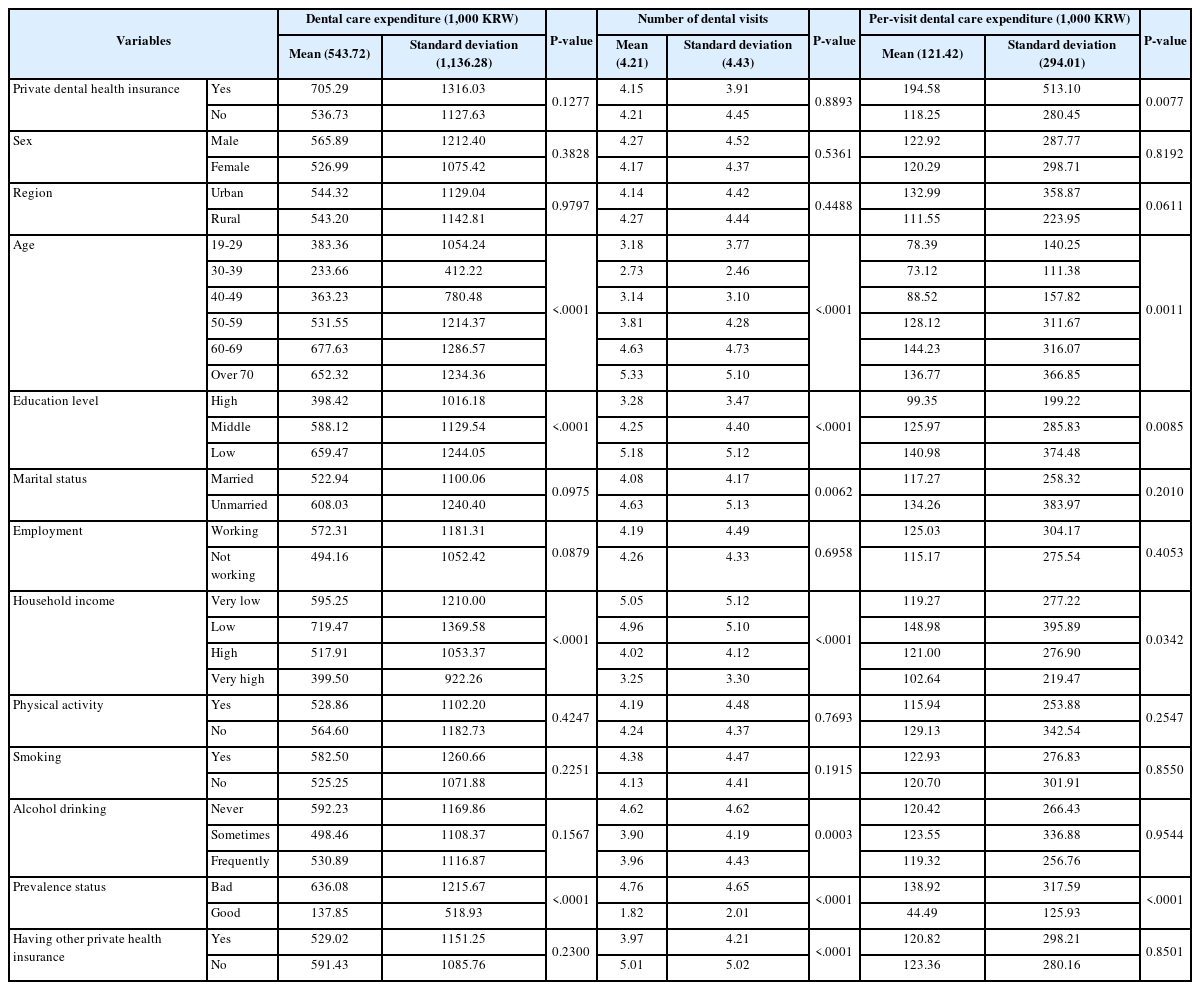
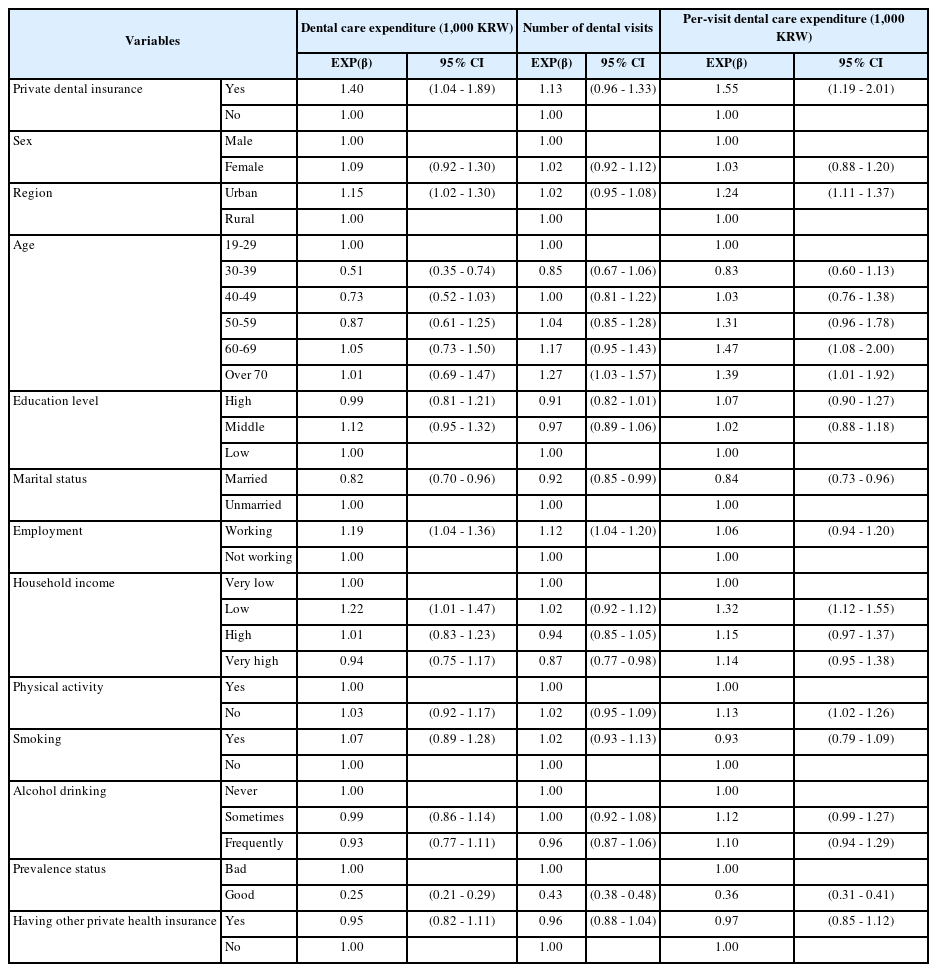
치과의료이용 집단을 추출하여 총 치과의료비, 치과방문 횟수, 방문 당 치과의료비를 종속변수로 치과의료이용량의 빈도분석을 시행하였다(Table 4.). 주관적 구강상태 변수를 추가하여 치과의료이용에 어떠한 차이가 있는지 확인하였으며, 전체 치과의료이용 집단은 2,654명으로 총 치과의료비는 543.72천원(SD±1136.29)이었고 치과방문 횟수는 4.21회(SD±4.43), 방문 당 치과의료비는 121.42천원(SD±294.01)로 확인되었다.
흥미변수인 민간치과의료보험에서는 가입자는 총 치과의료비로 705.29천원(SD±1316.03), 치과방문 횟수는 4.15회(SD±3.91), 방문 당 치과의료비는 194.59천원(SD±513.10)으로 미 가입자의 치과의료비 536.73천원(SD±1127.63), 방문 횟수 4.21회(SD±4.45), 방문 당 치과의료비 118.25천원(SD±280.45)로 가입자의 총 치과의료비와 방문 당 치과의료비가 높게 나왔지만 방문 당 치과의료비만 통계적으로 유의(P<0.05)했다.
2) 치과의료이용량 상관관계 분석
총 치과의료비 및 방문 당 치과의료비를 확인하기 위해서 감마회귀을 시행하고 방문 횟수는 포아송 회귀분석를 시행하여 유의성을 확인(Table 5.)하였다. 민간치과의료보험 가입자는 비가입자 보다 총 치과의료비를 1.40배(β 1.40, CI 1.04-1.89), 방문 당 치과의료비는 1.55배(β 1.55, CI 1.19-2.01) 높았으며, 통계적으로 유의하였다. 방문 횟수는 1.13배(β 1.13, CI 0.96-1.33)였지만 통계적으로 유의하지 않았다.
3) 민간치과의료보험 가입자의 치과의료이용량 하위그룹 분석
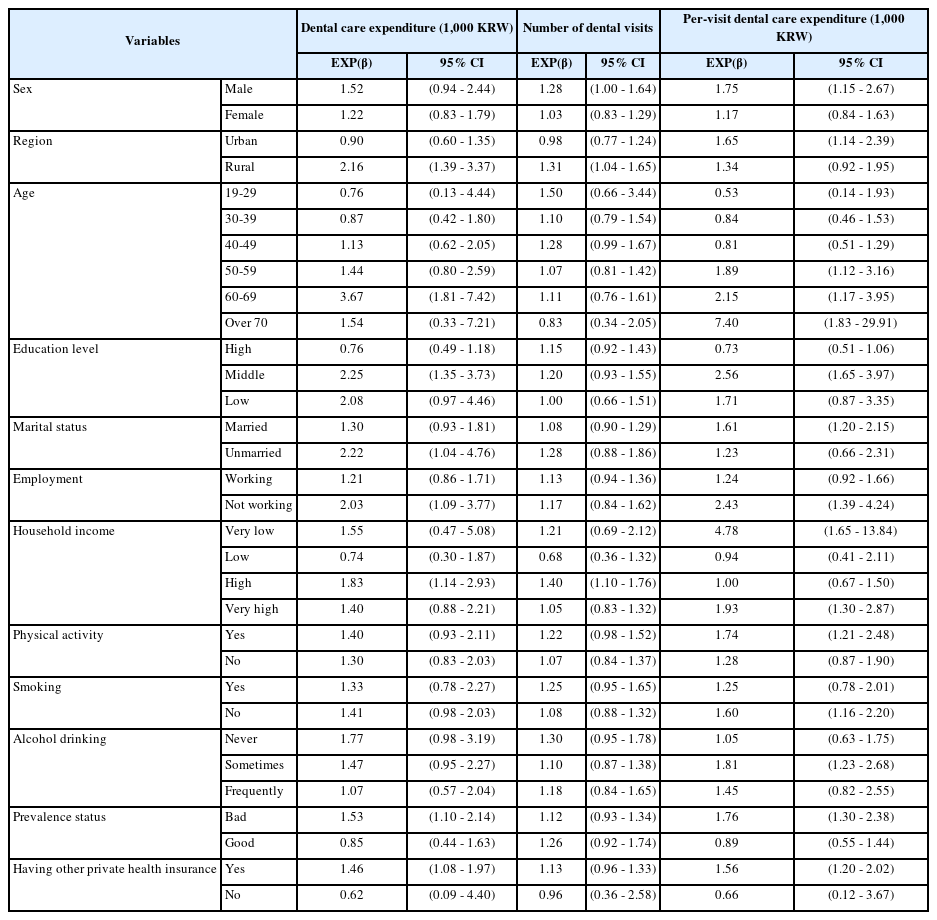
인구학적 요인으로 성별에서 남성이 방문횟수/방문 당 치과의료비가 1.28배(β 1.28, CI 1.00-1.64)/1.75배(β 1.75, CI 1.15-2.67)로 통계적으로 유의하였고, 도심에서 방문 당 치과의료비가 1.65배(β 1.65, CI 1.14-2.39)로 높았으며 방문횟수는 오히려 지방에서 1.31배(β 1.31, CI 1.04-1.65)로 높았다. 연령에서는 총 치과의료비에서 60대가 3.67배(β 3.67, CI 1.81-7.42)였으며, 방문 당 진료비에서는 50대 1.89배(β 1.89, CI 1.12-3.16), 60대 2.15배(β 2.15, CI 1.17-3.95), 70대이상 7.40배(β 7.40, CI 1.83-29.91)로 증가하였다(Table 6).
Results of subgroup analysis between private dental insurance and dental care utilization by covariates
중학력자 집단에서 총 치과의료비가 2.25배(β 2.25, CI 1.35-3.73)와 방문 당 치과의료비 2.56배(β 2.56, CI 1.65-3.97)였으며, 혼인 집단에서 방문 당 치과의료비가 1.61배(β 1.61, CI 1.20-2.15), 비혼인 집단에서 총 치과의료비가 2.22배(β 2.22, CI 1.04-4.76)로 증가하였다. 비근로 집단은 총 치과의료비 2.03배(β 2.03, CI 1.09-3.77), 방문 당 치과의료비 2.43배(β 2.43, CI 1.39-4.24였다. 가계 수입 중 최하위 집단은 방문 당 진료비가 4.78배(β 4.78, CI 1.65-13.84), 상위는 총 치과의료비 1.83배(β 1.83, CI 1.14-2.93), 방문 횟수 1.40배(β 1.4, CI 1.10-1.76)였으며 최상위의 경우 방문 당 진료비가 1.93배(β 1.93, CI 1.30-2.87)였다.
건강요인에서 신체활동 집단의 방문 횟수가 1.74배(β 1.74, CI 1.21-2.48) 높았으며, 비흡연자의 방문 당 치과진료비가 1.60배(β 1.60, CI 1.16-2.20)였고, 음주여부는 가끔 마시는 집단에서 방문 당 의료비가 1.81배(β 1.81, CI 1.23-2.68)였다. 기타 요인으로 선정한 주관적 구강상태에서 구강 상태가 나쁘다고 대답한 집단은 총 치과의료비/방문 당 치과의료비가 각 각 1.53배(β 1.53, CI 1.10-2.14)/1.76배(β 1.76, 1.30-2.38)로 높았다. 민간의료보험 가입자 에서도 역시 총 치과의료비/방문 당 치과의료비가 각 1.46배(β 1.46, CI 1.08-1.97)/1.56배(β CI 1.20-2.02)로 높았으며 통계적으로 유의하였다.
고찰
본 연구는 민간치과의료보험 가입 여부가 치과의료 이용 강도와 이용량에 미치는 영향을 분석하였으며, 이를 통해 치과 의료 정책과 민간 보험의 역할을 검토하고자 하였다. 결과는 두 부분으로 나뉘어 도출되었으며, 각각 치과의료 이용 강도와 이용량의 주요 차이를 확인했다.
1) 치과의료이용 강도 분석
민간치과의료보험 가입자는 미가입자보다 치과의료 이용 강도가 유의미하게 높았다. 이는 치과 서비스 접근성을 향상시키는 데 민간 보험의 역할이 긍정적임을 보여준다. 특히, 민간치과의료보험 가입자 중 남성, 도심 거주자, 50대 이상에서 치과 이용 강도가 상대적으로 높았다. 이러한 결과는 인구학적 특성에 따라 보험 가입의 효과가 상이할 수 있음을 시사한다. 사회경제적 요인에서는 교육 수준이 낮거나 소득이 높은 집단에서 치과 이용 강도가 높았는데, 이는 경제적 여유와 치과 서비스 인식의 차이가 의료 이용 행동에 영향을 줄 가능성을 시사한다[19,20].
2) 치과의료이용량 분석
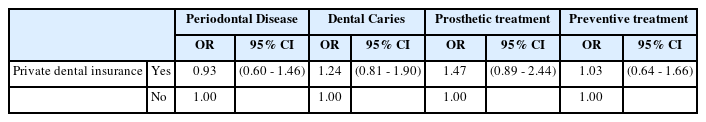
민간치과의료보험 가입자는 비가입자에 비해 치과의료비와 방문당 진료비가 더 높았으나, 방문 횟수에서는 통계적으로 유의한 차이를 보이지 않았다. 이는 민간 보험 가입자가 상대적으로 고비용 치료나 정밀 치료를 선호하거나, 치료의 질적 차이에 영향을 받을 가능성을 시사한다. 연령에 따라 치과의료 이용량이 달랐으며, 특히 고령층에서 총 진료비와 방문당 진료비의 증가가 높았다. 이는 노년층에서 발생하는 구강 건강 문제와 보험 보장의 필요성을 강조한다[2,21]. 민간치과의료보험 가입자의 치료 항목별 분석 결과, 보철치료와 같은 고액 보장 항목에서 치과의료이용량의 증가가 관찰되었다. 예를 들어, 민간치과의료보험 가입자가 보철치료를 받을 경우, 치과의료이용량 증가가 1.47배(OR 1.47, CI 0.89-2.44) 높았지만, 이는 통계적으로 유의미한 차이를 보이지 않았다(Table 7.). 이는 민간보험이 고액 보장 항목에 대한 접근성을 향상시킬 수 있음을 시사하지만, 결과적으로 통계적으로 유의미한 차이를 보이지 않은 점은 추가적인 분석이 필요하다. 치료의 비용적 측면, 보험 보장 범위, 그리고 의료 공급자의 역할 등 다양한 요소가 영향을 미쳤을 가능성이 있다.
민간치과의료보험 가입자가 비가입자보다 치과의료 이용 강도와 이용량이 높았음을 본 연구에서 확인하였다. 이는 민간치과의료보험이 경제적 부담을 완화하고 의료 접근성을 향상시킬 수 있다는 해외 연구 결과와 일치한다[22-24]. 특히, 민간치과의료보험 가입자 특성으로 남성, 도심 거주자, 50대, 저학력자, 고소득 집단에서 치과 이용 강도와 이용량이 상대적으로 높았다.
본 연구는 대규모 패널 데이터를 사용해 대표성을 확보하였으며, 민간치과의료보험 가입자의 치과의료 이용 패턴을 분석할 기초자료로 활용 가능하다. 그러나 단면적 분석으로 인해 시간에 따른 변화나 인과관계를 추정하는 데는 한계가 있었다. 또한, 회상오류 가능성과 치과 치료 항목의 세분화 부족으로 인해 치료 종류별 차이를 정밀히 분석하지 못했다. 더불어, 본 연구는 치과의료이용 강도증가와 이용량 증가만을 확인하였으므로, 이를 경제적 이유의 미충족 치과의료 감소로 해석하기에는 한계가 있다. 미충족 치과의료 수요를 직접적으로 측정하지 못한 점은 본 연구의 한계로 볼 수 있다. 향후 연구에서는 미충족 치과의료 수요와 관련된 구체적인 데이터를 포함하여 경제적 접근성 개선 여부를 보다 정교하게 평가할 필요가 있다. 이를 보완하기 위해 건강보험 청구 데이터 및 민간치과의료보험 청구 데이터와의 연계 연구가 필요하다.
민간치과의료보험이 건강보험의 보완적 역할을 수행할 가능성을 제시하는 동시에 치과의료 공급자의 유인 수요와 도덕적 해이 발생 가능성에 대한 논의는 기존 국제 연구에서도 중요한 주제로 다뤄지고 있다[7,25,26]. 그러나 민간치과의료보험이 소득 수준에 따라 가입 여부가 달라질 수 있다는 점에서, 보험이 오히려 건강보험의 불평등을 악화시킬 수 있는 가능성도 존재한다. 이러한 점을 고려하여, 정책적으로 저소득층의 치과의료 접근성을 개선하기 위한 지원 방안이 필요하다. 미충족 의료 해소와 구강건강 불평등 완화는 세계보건기구(WHO)와 여러 선진국의 공공보건 정책에서도 중점적으로 다뤄지는 과제이다[28]. 치과의료서비스의 경제적 접근성을 높임으로써, 민간치과의료보험이 필수적인 치료를 필요로 하는 개인들에게 치과의료 이용 기회를 확대하고 구강건강 격차를 완화하는 데 긍정적인 영향을 미칠 수 있음을 시사한다[28]. 이와 함께, 공공 및 민간보험 간 협력적 접근과 예방 중심 구강보건 정책의 중요성은 다른 연구에서도 그 필요성이 강조되고 있다[29,30]. 이를 통해 미충족 치과의료를 줄이고 국민의 구강건강 증진을 위한 지속 가능한 체계를 구축할 필요가 있다.
Notes
Conflicts of Interest
None