| J Korean Dent Assoc > Volume 62(4); 2024 > Article |
|
Abstract
Autogenous bone grafts remain the standard for cleft alveolus surgery despite absorption tendencies and donor site complications. DDM, derived from teeth, demonstrates promising osteoinductive properties comparable to autogenous bone. This paper aims to introduce and discuss cases of bone graft for cleft alveolus utilizing demineralized dentin matrix (DDM) derived from teeth, highlighting the outcomes and potential advantages of DDM in cleft alveolus reconstruction. A nine-year-old patient underwent cleft alveolus surgery with bilateral bone grafting. To address volume limitation of DDM, the surgical procedure involved harvesting bone from the anterior iliac crest. Postoperative radiographic assessments at nine months revealed favorable bone integration in the cleft region. The study advocates for further exploration of DDM applications in clinical recommends.
일차 구개열(primary palate cleft)는 입술과 치조돌기의 결손이 동반되는 경우가 종종 있다. 치조열이 완전하게 발생한 경우에는 위로는 비강, 후방으로는 구개 전방부에 이어지는 골 결손부가 발생한다. 치아 맹출 지연과 함께, 5~30%의 유치열 과잉치와 10~40%의 측절치 결손이 발생할 수 있다[1]. 치조열 재건을 위한 수술 시기에 대해서는 논란이 있지만, 상악의 성장과 치아 맹출을 고려할 때 혼합치열기(mixed dentition)의 시기 중 견치의 치근이 1/2에서 2/3정도 형성되는 9~11세를 가장 선호한다. 이 시기에는 상악골의 성장이 수직방향을 제외하면 거의 완료되어 중안면부 성장에 대한 영향을 최소화할 수 있고 견치의 맹출경로 상의 치조골을 형성하여 교정적으로도 상당한 이점을 얻을 수 있다[1].
치조열 골이식술이 성공하기 위해서는 다음과 같은 세가지 원칙이 강조된다. 1) 비강저(nasal floor) 재건과 비강측 폐쇄, 2) 충분한 양의 이식골로 골결손부 충전, 3) 치은 점막골막피판(gingival mucoperiosteal flap)으로 구강측 폐쇄. 전통적으로 치조열을 위한 골이식술은 자가골이 표준으로 알려져 있다. 자가골은 두개골(cranial bone)이나 하악골(mandible)도 공여부로 종종 선택되지만, 채취가 용이하고, 많은 양을 채취할 수 있고, 치조열부위를 수술하면서 동시에 이식골을 채취할 수 있는 장골능(iliac crest)이 가장 많이 사용되고 있다[2]. 그렇지만 장골은 보행 장애를 초래할 가능성이 있고, 흡수되는 경향이 많은 점이 단점이다. 이를 극복하기 위해 재생의학분야에서 신뢰할 수 있는 대안을 제공하기 위해 많은 노력을 기울이고 있다. 2020년 Osorio 등은 체계적 고찰을 통해 자가골과 함께 platelet-rich plasma(PRP), hydroxyapatite(HA), deproteinized bovine bone(DBB), fibrin glue 등을 사용했을 때, 채취할 자가골의 부피를 줄일 수 있고 뼈흡수 속도를 감소시킬 수 있으며, BMP를 함께 사용했을 때 더 만족스러운 뼈치유를 제공할 수 있다고 언급했다[3]. 2022년 Alkaabi 등은 메타 분석을 통해 다양한 재생조직공학적 방법(골수단핵세포(BMC), 줄기세포(lxmyelocel-T), plate-rich fibrin(PRF), 협측 지방패드 유래 중간엽 줄기세포(BFSC), 농축 성장인자(CGF), 혈장 풍부 성장 인자(PRGF), rhBMP-2를 적용한 경우 자가골이식술만 한 경우에 비해 새로운 뼈 형성이 유리한 결과를 보고하였다[4]. 그러나 그 차이가 통계적으로 유의미한 차이가 없었고, 이질성이 높고, 치아 맹출을 고려한 결과는 거의 없었기 때문에 더 효과적인 골이식결과를 위한 조직공학적 개선이 필요하다고 했다.
광물화된 조직으로서 뼈와 상아질은 유사한 구성을 가지며, 상아질의 골유도능은 1967년부터 입중되어 왔다[5]. HA를 일부 제거한 탈회 상아질 기질(demineralized dentin matrix, DDM)은 탈회하지 않은 상아질(fresh dentin)에 비해 골유도능이 더 강조된다. 2013년 Hara 등은 환아의 과잉치로 만든 DDM을 이용한 치조열 골이식술을 시행하였고[6], 2022년 Matsuzawa등은 환아의 유치로 만든 DDM을 이용한 치조열 골이식술을 보고하였다[7]. 치아유래골을 이용한 골이식술 부위의 DDM 입자는 치아 형성을 방해하거나 자발적인 치아 맹출을 억제하지 않고 호스트 조직과 조화를 이루고 뼈로 대체되어 자가골의 대안이 될 수 있음을 보여주었다.
국내에서는 1993년부터 구강악안면외과 김영균 교수와 엄인웅 박사가 치아유래골이식재 개발을 시작하여, 2008년 한국치아은행에서 치아유래골의 처리공정을 표준화하여 세계최초로 상품화하여 사용되고 있다[8]. 2015년에는 치주질환 처치로 치조골결손부 골이식술에 신의료기술로 인정받았고, 2021년 악골 결손부 또는 퇴축부에 자가치아유래골이식술이 신의료기술로 인정받았다. 본 논문의 목적은 자가골과 함께 치아유래골을 활용한 치조열 수술 증례를 소개하고, 치조열 수술에서 치아유래골의 활용에 대하여 논해보고자 한다.
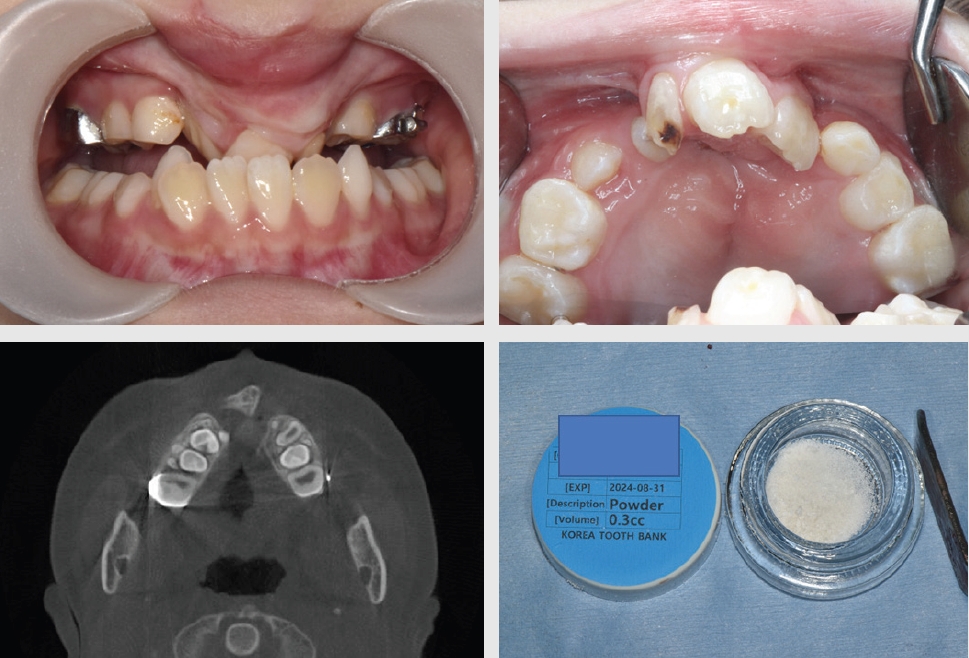
만 9세 남환이 치조열 수술을 받기 위해 전북대학교 치과병원 구강악안면외과에 내원하였다(Fig. 1).
구강악안면외과에서는 2013년 10월 양측성 구순구개열로 수술받았고, 2023년 10월 구개열과 코 변형에 대한 수술받은 병력이 있었고, 치조열 수술 전 구개측 부위의 과잉치 2개 발치하였다. 전신마취 하 치조열 골이식술을 계획하였다. 이 환자에게는 rhBMP-2가 코팅된 치아유래골(BTS, 한국치아은행, 서울, 한국)을 준비하였다. 결손부의 형태와 크기를 고려할 때 전방장골능에서 블락골채취를 하고, 치아유래골과 혼합하여 골이식술을 계획하였다(Fig. 2).
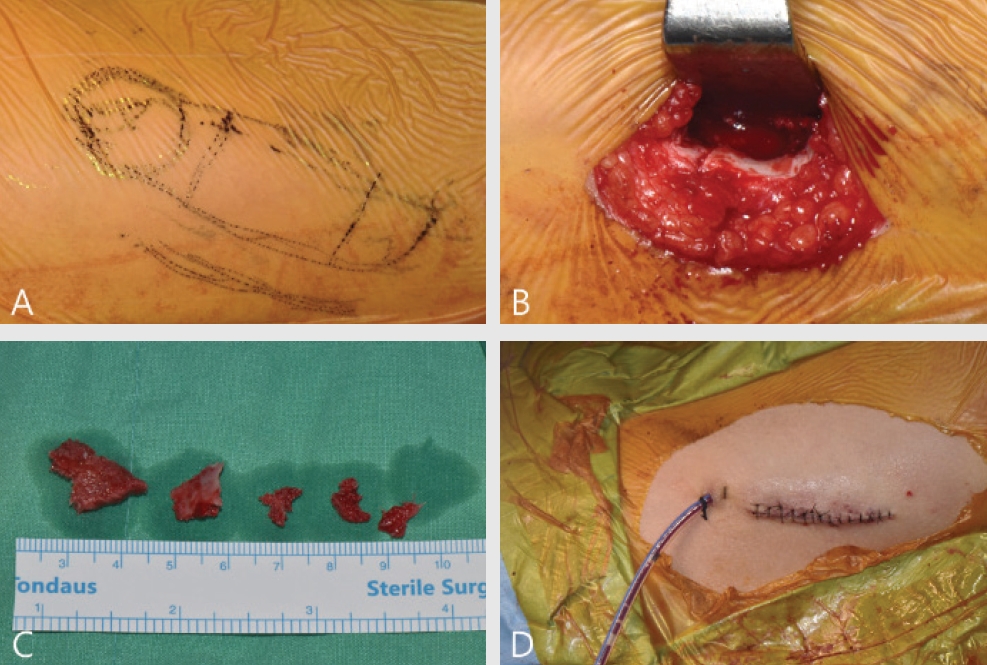
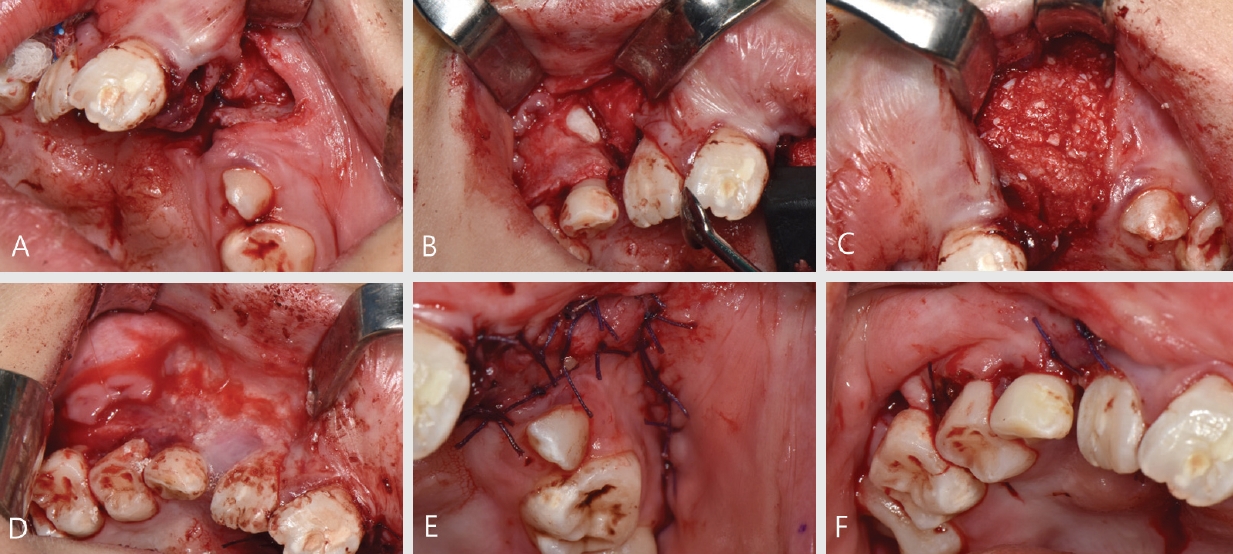
환자는 전신마취 하에 앙와위(supine position)로 위치시키고, 구강과 좌측 장골부위를 포비돈을 이용하여 소독하였다. 수술 부위에 1:100,000 에피네프린 함유된 리도카인으로 침윤마취를 하였다. 먼저 좌측 전방 장골능(anterior iliac crest)와 전상장골돌기(anterior superior iliac spine, ASIS)를 도해했다(Fig. 3A) . 장골능의 외측으로 1cm 가량 떨어진 곳에서 절개선을 형성하였고, 대퇴근막장근(tensor fascia latae)의 손상을 최소화하기위해 내측 접근법으로 지방층과 근육, 골막을 박리하여 장골능에 접근하여 망상골과 피질골을 채취하였다(Fig, 3B, C). 골을 채취한 후 절개한 연골은 2-0 nylon이용하여 고정시켰고, 사강(dead space)를 방지하기 위해 배액관을 삽입하고 층별봉합을 시행하였다(Fig. 3D).
구강 내 전정부에도 동일하게 침윤마취를 시행하고, 상악 전치부에 crestal incision을 형성하여 mucoperiosteal flap을 거상하면서 치조열 부위 bone margin이 노출될 때까지 박리하였고, 불필요한 연조직을 절제했다. 이때, 구개측과 비강측 연조직은 최대한 보존하였고, 4-0 vicryl을 이용하여 봉합하여 골이식술을 위한 수용부 preparation을 시행하였다(Fig. 4A, B). 채취한 장골에서 적절한 크기의 블록본 2개를 각각 양측 비강저에 위치시켰고, 나머지 골은 Bone crusher로 분쇄하여 DDM과 혼합하여 결손부에 충전하였다(Fig. 4C). Fibrin sealant(Tisseel, Baxter, USA)을 이용하여 이식재의 유동성을 최소화하고 지혈처치를 시행하고(Fig. 4D), 형성한 flap을 advance시켜 일차 봉합을 달성하였다(Fig. 4E, F).
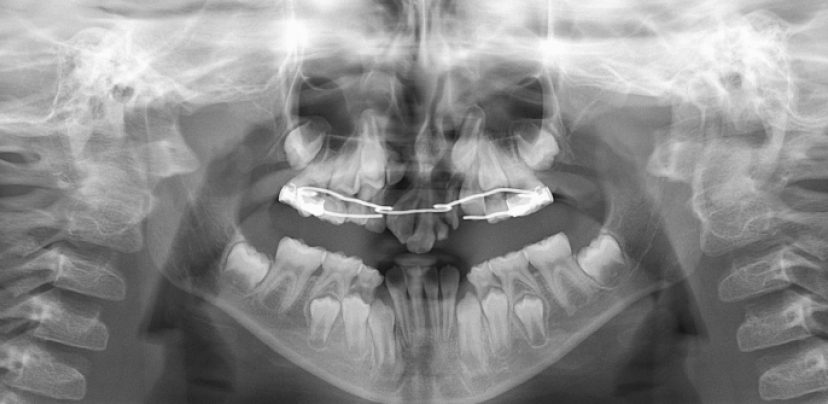
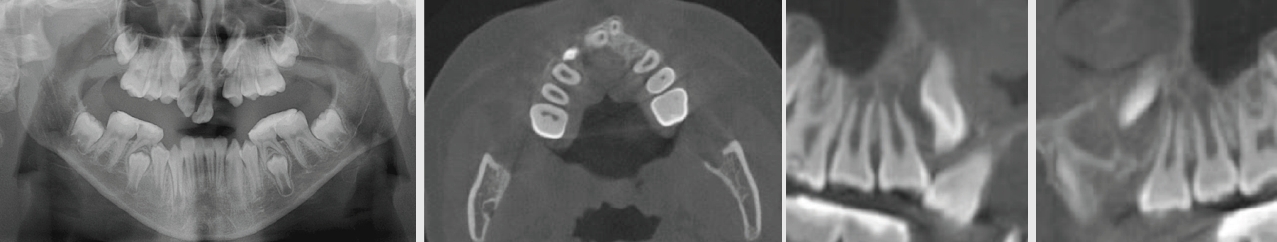
환자의 상악 중절치의 심한 구개측 경사로 외상성 교합이 확인되어 구치부에 레진을 추가하여 교합력이 premaxilla로 가해지는 것을 최소화하였다. 수술 후 1주일 항생제 및 소염진통제 처방하였고, 수술 후 보행장애는 없었지만 좌측 장골 부위의 통증을 1개월 정도 호소하였다. 2개월 후 premaxilla의 동요도가 소실된 것을 확인되었다. 수술 9개월 후 촬영한 방사선 사진 상 양호한 골치유 양상이 확인된다(Fig. 5).
공여 부위 이환율과 흡수 경향에도 불구하고 자가골은 골전도, 골유도 및 골형성 특성에 있어 골 이식 수술의 표준이다. 그렇지만 장골능과 같은 연골내골화로 형성된 골은 하악골과 같은 막내골화로 형성된 골에 비해 3~4배 더 흡수가 더 많다고 알려져 있다[9]. 상아질과 골은 모두 콜라겐(18%), 비콜라겐성 단백질(2%), 수산화인회석(HAp)(70%) 및 체액(10%)으로 유사한 구성으로 구성되며, 상아질 내의 골형성단백질(BMP)은 뼈에서 추출한 BMP와 유사한 골유도성을 보여준다[10]. 치아 유래 뼈 기질인 DDM은 피질-해면 복합체(cortico-cancellous bone)로 리모델링하는 골치유 능력이 자가골과 유사하다는 제시되었다. 특히, 골유도성과 골치유능력이 자가골에 필적한 것으로 보고되면서 다양한 분야에 활용되고 있다[11~14]. 특히, 2023년 임플란트를 위한 골이식 수술의 결과에 대한 체계적고찰에서 치아유래골은 Bio-Oss와 유사한 정도로 변연골의 흡수가 적었다[13]. 자가골과 치아유래골을 합께 사용한 본 증례에서 양측 치조열 부위에 골 브릿지 (Bone Bridge)가 형성되어 중절치가 있는 전상악골(premaxilla)의 안정화와 견치가 맹출할 수 있는 여건을 만들 수 있었다.
발치한 치아로 제작하는 자가치아유래골(Auto-DDM)은 이 환자의 경우와 같이 그 부피가 한정되어 있는 것이 단점이다. 자가골을 대체하기 위해 동종골(demineralized dentin matrix)이 개발된 것 처럼, 자가치아유래골을 대체하기 위한 동종 치아유래골(allogeneic demineralized dentin matrix; Allo-DDM)에 대한 연구가 진행되고 있다. 많은 연구들에 의해서 Allo-DDM의 골유도능이 입증되었고, 임상적으로 안전하게 사용할 수 있을 정도의 항원성과 면역원성을 보고하고 있다[15,16]. 특히, DDM은 상아질의 상아세관(dentinal tubule)로 인해 micro-size porous 구조를 가지고 있어서, rhBMP-2와 같은 성장인자의 carrier의 역할로도 주목받고 있다[17,18]. 2022년 rhBMP-2로 코팅된 Allo-DDM과 Auto-DDM은 조직학적 및 조직형태학적으로 유사한 정도의 골치유양상을 보였고, 임플란트의 기능 2년 후 변연골 흡수는 평균 0.2~0.3 mm 정도의 안정적인 결과를 보고한 바 있다[19]. 자가골, 콜라겐 스펀지, 동종골, 히알루론산 기반 하이드로겔을 지지체로 rhBMP-2를 사용하여 치조열의 골형성을 연구가 시도되고 있으나 임상적 유효성을 검증하기 위한 결론을 내기에는 아직 부족하다[20]. DDM은 rhBMP-2에 대한 순차적 전달 지지체로서 제어된 방식으로 사용될 수 있으며, 따라서 국소화로 인해 장기간 rhBMP-2 농도를 유지 가능하기 때문에, rhBMP-2 농도를 FDA에서 승인된 1.5mg/mL보다 더 낮은 0.2mg/mL의 농도로도 BMP의 골유도능 효과를 유지할 수 있을 것이라고 제안되었다[18]. 따라서 DDM은 그 자체로도 골유도능을 보이지만, rhBMP-2와 함께 사용할 시 골형성능력은 더 증진될 수 있으므로 치조열과 같이 이식한 골이 생착하기 어려운 환경에서 더 효과적으로 성공적인 골이식 결과를 달성할 수 있을 것으로 기대된다.
2023년 8월, 치조열과 같이 선천적 악안면 기형 시 골 결손으로 치료가 필요한 경우 시행하는 ‘골이식술(차114)’에 대한 급여 기준이 구강악안면 "구강악안면 수술 절" 에 신설되었다. 이는 전통적으로 사용하는 자가골, 동종골, 이종골, 합성골을 사용할 때 처방할 수 있는 행위이다. 치아유래골은 자가치아를 활용한 골이식술에 대한 규정이 있다. 치주질환 처치에 사용되는 ‘자가치아유래골이식술(차107-1)’은 선별급여 50%로 지정되어 있고, 치조열과 같이 치아가 없는 악골에 골이식술을 시행할 경우에는 ‘구강악안면부 골이식술(자가치아유래골)’이 2021년 7월 신의료기술로 인정받아 비급여로 청구가 가능하다. 그렇지만 임상적으로 활용도가 높을 것으로 기대되는 동종 치아유래골(Allo-DDM)에 대한 규정은 아직 제정된 바 없기에, 이 환자와 같이 치아유래골의 양이 부족하거나 발치할 치아가 없는 경우에 사용할 수 있도록 시스템을 마련할 필요가 있다. 이 증례는 자가골과 치아유래골을 함께 사용하였기에, 치조열 골이식술에서 치아유래골만의 효과를 정확히 평가하기는 어렵다. 향후 치아유래골만을 단독으로 활용한 치조열 수술에 대한 후속 연구가 필요하다. 특히, 치조열 환아는 충분한 양의 자가치아유래골을 얻기 어렵기 때문에 동종치아유래골을 활용할 필요가 있을 것으로 사료된다.
Figure 3.
전방 장골능 채취 수술. A. 전방 장골능, 전상장골돌기, 절개선의 도해. B. 장골능을 노출시켜 골채취를 위한 골절개 시행. C. 채취한 장골편 D. 배액관 처치와 일차 봉합 달성
REFERENCES
1. 대한구강악안면외과학회. 구강악안면외과학 교과서. 4th ed. 군자출판사, 2023.
2. Dissaux C, Ruffenach L, Bruant-Rodier C, George D, Bodin F, Remond Y. Cleft Alveolar Bone Graft Materials: Literature Review. The Cleft Palate Craniofacial Journal 2022;59:336–46.


3. Osorio CC, Escobar LM, Gonzalez MC, Gamboa LF, Chambrone L. Evaluation of density, volume, height and rate of bone resorption of substitutes of autologous bone grafts for the repair of alveolar clefts in humans: A systematic review. Heliyon 2020;6:e04646.



4. Alkaabi SA, Alsabri GA, NatsirKalla DS, Alavi SA, Mueller WEG, Forouzanfar T, et al. A systematic review on regenerative alveolar graft materials in clinical trials: Risk of bias and metaanalysis. Journal of Plastic, Reconstructive & Aesthetic Surgery 2022;75:356–65.


5. Yeomans JD, Urist MR. Bone induction by decalcified dentine implanted into oral, osseous and muscle tissues. Arch Oral Biol 1967;12:999–1008.


6. Hara S, Mitsugi M, Kanno T, Tatemoto Y. Bone transport and bone graft using auto-tooth bone for alveolar cleft repair. J Craniofac Surg 2013;24:e65–8.

7. Matsuzawa Y, Okubo N, Tanaka S, Kashiwazaki H, Kitagawa Y, Ohiro Y, et al. Primary Teeth-Derived Demineralized Dentin Matrix Autograft for Unilateral Maxillary Alveolar Cleft during Mixed Dentition. J Funct Biomater 2022;13.

8. Jang K-Y, Lee J-H, Oh S-H, Ham B-D, Chung S-M, Lee J-K, et al. Bone graft materials for current implant dentistry. Journal of Dental Implant Research 2020;39:1–10.

9. Zins JE, Whitake LA. Membranous versus endochondral bone: implications for craniofacial reconstruction. Plast Reconstr Surg 1983;72:778–85.

10. Bessho K, Tanaka N, Matsumoto J, Tagawa T, Murata M. Human dentin-matrix-derived bone morphogenetic protein. J Dent Res 1991;70:171–5.


11. Khang G. Handbook of intelligent scaffolds for tissue engineering and regenerative medicine. CRC Press, 2017.
12. Kim Y, Ku JK, Um IW, Seok H, Leem DH. Impact of Autogenous Demineralized Dentin Matrix on Mandibular Second Molar after Third Molar Extraction: Retrospective Study. J Funct Biomater 2022;14.

13. Mahardawi B, Jiaranuchart S, Tompkins KA, Pimkhaokham A. Efficacy of the autogenous dentin graft for implant placement: a systematic review and meta-analysis of randomized controlled trials. Int J Oral Maxillofac Surg 2023;52:604–12.


14. Ku JK, Kwak HW, Um IW. Incorporating Moldable Demineralized Dentin Matrix into Treatment for a Jaw Cyst. J Funct Biomater 2023;14.

15. Um IW, Lee JK, Kim JY, Kim YM, Bakhshalian N, Jeong YK, et al. Allogeneic Dentin Graft: A Review on Its Osteoinductivity and Antigenicit. Materials (Basel) 2021;14.
17. Um IW, Ku JK, Kim YK, Lee BK, Leem DH. Histological Review of Demineralized Dentin Matrix as a Carrier of rhBMP-2. Tissue Eng Part B Rev 2020;26:284–93.



18. Um IW, Ku JK, Lee BK, Yun PY, Lee JK, Nam JH. Postulated release profile of recombinant human bone morphogenetic protein-2 (rhBMP-2) from demineralized dentin matrix. J Korean Assoc Oral Maxillofac Surg 2019;45:123–8.



-
METRICS

-
- 0 Crossref
- 0 Scopus
- 1,420 View
- 17 Download
- ORCID iDs
-
Jeong-Kui Ku

https://orcid.org/0000-0003-1192-7066Jin-A Baik

https://orcid.org/0000-0001-6326-0828 - Related articles
-
Considerations for implant surgery in disabled patients with medical history2023 August;61(8)
Bone graft of alveolar bone defects using rhBMP-22015 January;53(1)



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print