임플란트 관련 건강보험진료
Health insurance coverage for implant-related treatments
Article information
Trans Abstract
All dentists practicing dentistry in South Korea, whether in private practice or in the public sector, must operate within the framework of dental health insurance. Failure to do so can result in penalties for voluntary deductibles, or even failure to file claims due to ignorance of the proper procedures, even when claims are fully covered by health insurance. Therefore, it's crucial to carefully identify insurance eligibility and items to avoid losses. Health insurance is constantly evolving, so we urge you to stay informed and keep up-to-date with relevant regulations.
서론
치과 임플란트는 1965년 스웨덴의 페르-잉그바르 브레네막(Per-Ingvar Brånemark) 교수가 티타늄을 이용해 인체 뼈와 결합하는 '골융합' 현상을 발견하고 최초의 시술에 성공하며 시작되었다. 고대 이집트 시절부터 치아 대체 시도가 있었으나, 뼈와 결합하는 티타늄 나사 형태의 현대식 임플란트는 1960년대 중반부터 본격화된 것이다. 김홍기 박사는 1960년 초 도미유학(구강외과 전공)을 마치고 귀국하여 한국 최초로 임플란트 시술을 성공하여 우리나라에 임플란트를 소개하고 널리 퍼지게 하였다[1].
이후 2000년 초반에 임플란트가 대중화되기 시작하면서 공급과 수요가 폭발적으로 증가하게 되었다. 치과 임플란트는 수술이 포함된 술식이지만 최종적으로는 보철을 위한 진료로 우리나라에서 보철진료는 비급여 항목이다[2]. 이 기준에 따르면 ‘치과보철(보철재료 및 기공료 등을 포함한다) 및 치과임플란트를 목적으로 실시하는 부가수술(골이식술 등을 포함한다) 다만, 보검복지부장관이 정하여 고시하는 65세 이상인 사람의 틀니 및 치과임플란트는 제외한다.’라고 되어있다.
65세 이상 치과임플란트 2개가 치과건강보험에 추가된 것은 2014년 7월 1일이며 당시에는 만 75세 이상에게 처음 적용되었고 이후로 2025년 7월 1일에 만 70세 이상으로 변경되고 2026년 7월 1일에 만 65세 이상으로 기준이 변경되어 지금에 이르고 있다. 2026년 2월 기준으로 만 65세 이상은 평생 2개까지 건강보험 임플란트 혜택(본인 부담 30%)을 받을 수 있으며. 특히 2025년 2월부터는 기존 PFM 크라운에 더해 지르코니아 보철물도 보험 적용이 가능해졌다. 완전 무치악은 아직 적용이 불가하며 치아가 일부 남아 있어야(부분무치악) 한다[3].
임플란트가 많이 식립되는 만큼 관련된 여러 가지 부작용들이 발생되어 이를 해결하기 우한 진료들이 필요하게 되었고 이와 관련된 치과건강보험진료의 적용에 관하여 살펴보도록 하겠다.
본론
임플란트 식립 및 보철완성 후 유지관리시에는 다양한 부작용이 발생되며 이와 관련된 진료도 다양하게 적용되고 있다. 여기서는 치과건강보험과 관련된 고시 등을 기준으로 어떻게 적용할 수 있는지에 대하여 기술하고, 몇 가지 술식에 대하여 구체적인 방법을 소개하고자 한다.
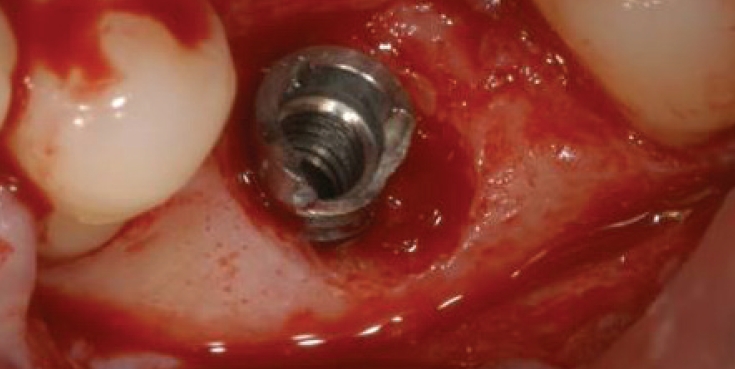
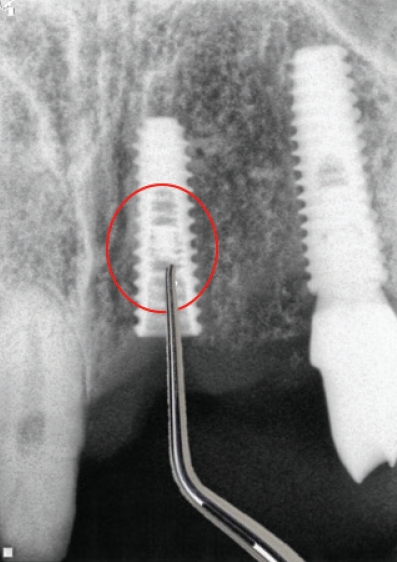
2005년까지는 국민건강보험요양급여의기준에 관한 규칙에서 치아의 보철치료(보철재료 및 기공료등 포함)는 비급여대상으로하고 있으며 보철의 범주에 속하는 임프란트 또한 비급여 대상으로, 임프란트시술 후 이와 직접 연관된 합병증 및 후유증 치료는 비급여토록 하였다. 2005년 5월 11일 진료평가심의위원회는 임프란트 치료시 최종철물을 장착하고 6개월이 경과한 후 발생한 임프란트 주위염, 임프란트 동요 및 파절 등은 이와 직접적인 진료로 보기 곤란하므로 요양급여로 인정키로 함으로서 한동안은 임프란트 주위염, 임프란트 동요 및 파절(Fig. 1) 등 3가지 경우에 한하여 기존의 건강보함항목을 적용받을 수 있는 근거가 마련되었다.
따라서 이 시기에는 임플란트를술에 대하여, 간단하게 포셉으로 제거하는 경우에는 전치단순발치술 또는 구치단순발치술 등 식립된 임플란트의 위치에 따라 보험항목을 적용하였으며 버(bur)등으로 골삭제를 하면서 제거하는 경우에는 난발치 항목을 적용하고 버값(6,980원)을 청구하는 방식을 임상에서 사용하였다. 이후 2014년 7월 1일 임플란트 관련 항목(제거술, 치과건강보험적용기준)들이 신설되고(Table 1) [4], 후유증 인정기준에 대한 심사지침이 변경되었다(Table 2).
1. 임플란트 제거술
임플란트는 많이 심을수록 확률적으로 실패도 늘어나고 이에 따라 임플란트를 제거해야 하는 경우도 늘어나게 되었다. 2014년 7월 1일 임플란트 제거와 관련된 고시가 새로 발표된 이후로는 단순과 복잡으로 정리되었다. 단순 임플란트제거술은 임플란트 동요도가 있는 경우로 정의되어 구강내 식립 위치에 무관하게 적용되고 있다. 반면에 복잡 임프란트제거술은 동요도가 없는 경우에 임플란트 주위염, 파절 신경손상 등에 적용되는데 trephine bur 또는 별도의 제거 전용 키트를 사용하는 경우에 적용된다. 따라서 버를 사용하지 않더라도 라쳇(rachet)이나 토커렌치(torque rench) 등으로 제거하는 경우에도 적용 가능하다.
주의해야 하는 사항은 trephine bur를 사용하고서는 별도의 비용을 추가로 청구하는 것은 허용되지 않는다는 것이다(Fig. 2), trephine bur를 처음 사용하는 경우 주의해야 하는 것은 적용 시에 역회전으로 방향을 먼저 잡은 이후 정방향으로 바꿔서 제거해야 한다는 것이다. 임플란트 보다 사이즈가 큰 것을 사용해야 하는데 시판되는 trephine bur는 내경과 외경이 보통 1mm의 차이를 보인다. 따라서 4mm 직경의 임플란트를 제거하기 위해서는 내경이 4mm 이상 이어야 히고 외경은 5mm 이상이 된다 그러나 현실적으로는 내경이 5mm이상인 것을 적용해야 제거가 쉬우므로 제거 후 결손부가 굉장히 광대하게 발생 된다.
임플란트 제거술은 식립된 임플란트가 비보험임플란트인지 여부를 따지지 않고 언제 어디에서 식림된 것인지도 따지지 않는다. 다만 본원에서 식립된 비보험 임플란트가 신경손상이 확인되어 제거할 때에는 비보험임플란트를 보철까지 완료해야 하는 과정 중에 일어난 일이므로 보험적용이 불가하다. 그러나 타원에서 시행된 비보험 임플란트를 제거하는 경우라면 보험 적용이 가능하다,
임플란트 제거를 시행한 후 보험임플란트를 바로 식립하는 경우에는 청구가 되지 않고 있다. 두 항목의 동시청구가 인정되지 않는 것이다. 현재로서는 다음 달에 식립 1단계를 청구하늗 것이 해결책이다,
2. 임플란트 모철물 나사삽입구 재충전
임플란트 보철물에 나사 삽입구가 형성된 경우 탈락되거나 마모로 다시 충전해야 하는 경우가 있는데 이때 보험재료로 충전하는 경우라면 차15완동형성료와 차13충전과 차13-2충전 물연마를 청구할 수 있다[5]. 재료대는 별도 청구가능하다, 주의해야 할 사항은 보철물완성시 처음 적용하는 경우는 제외된다. 당연히 처음 적용은 비보험보철과정이기 때문이다. 지침기준에서도 재충전으로 정의하고 있는 바이다. 그리고 관련되어 나사삽입구의 충전재료를 제거해야하는 경우라면 차19 치관수 물 제거(가)간단을 청구할 수 있다.
3. 임플란트 보철물재부착술
임플란트 보철물이 탈락되어 다시 부착하는 경우에는 차20 보철물재부착술을 적용한다[6]. 처음 부착하는 경우는 당연히 인정되지 않으며 임시보철물인 경우도 제외된다. 최종보철물이 최종부착된 이후에 탈락된 경우에 다시 부착할 때만 적용된다. 임플란트가 비보험인지 보험인지를 따지지 않고 적용할 수 있다. 다만 반드시 최종보철물이어야 하고 임시접착제가 아니고 영구접착제로 적용하는 경우에만 적용된다는 것이다. 이때 나사 사입구를 추가로 충전하는 경우라면 보험재료를 사용하고서 상기의 차15완동형성료와 차13충전과 차13-2충전물연마를 청구할 수 있다[5].
4. 치과임플란트 보철물연결나사 및 지대주파절편제거술
임플란트 보철물의 연결나사나 지대주가 파절된 경우 치주판만을 거상하고 파절편을 제거하는 경우 차97악골내고정용 금속제거술㈜을 산정하며 Bur값은 28,070 원을 적용한다[4]. 치과임플란트는 보철물이 나사와 지대주로 연결되어 있는데 오랜기간 사용되다 보면 조임이 풀라면서 피로파절이 발생되는 경우가 있다. 이를 제거하는 과정이 과거에는 비급여 적용되었으나 2014년 7월 1일 이후로는 악골내고정용금속제거술 등에서 가장 저렴한 술식으로 적용하게 되었다. 이때 다양한 기구가 사용되는데 버값은 (다) 28,070원이 적용된다.
이를 위해서는 임플란트 보철제거가 우선인데 보철물제거는 차19치과수복물 또는 보철물의 제거(복잡)를 적용할 수 있다. 치과보험심사평가원에서는 종종 이를 삭감하는 경우가 빈발하니 청구시에 내역을 추가하거나 보철물제거 후 구강내 방사선사진을 촬영하는 것이 추천된다.
1) 보철물연결나사 제거
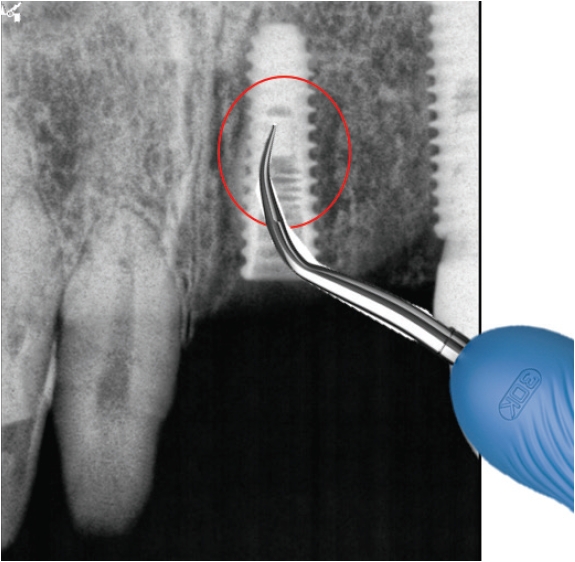
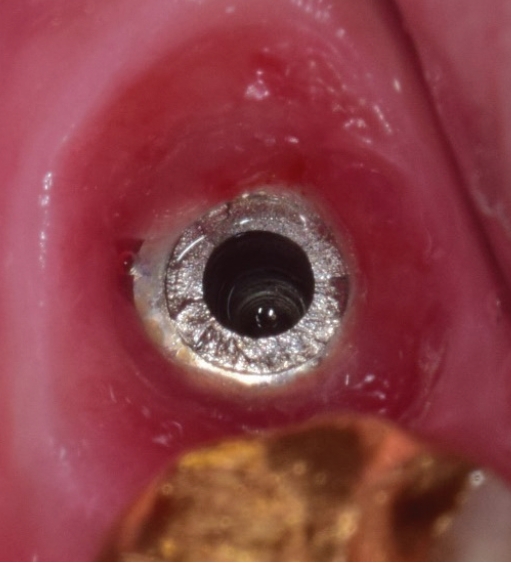
임플란트연결나사는 보통 30N으로 채결되어 구강내에서 오랜기간을 유지하게 되는데 사용기간동안 반복되는 진동으로 풀리는 경우가 생길 수 있다. 이런 경우에는 보촐물의 동요도를 인지하게 되는데 서둘러서 치과를 방문하여 다시 조여주면 큰 문제가 없지만 방치하게 되면 피로파절이 발생하게 된다. 이때는 일단 먼저 보철물을 먼저 제거하고 파절된 나사를 제거하면 된다. 연결나사는 초음파기구로 역회전을 주면서 돌리면 조금씩 밀려나오게 되는데(Fig. 3) 이때 곧게 핀 익스플로러를 이용할 수도 있다(Fig. 4).
2) 지대주파절편제거
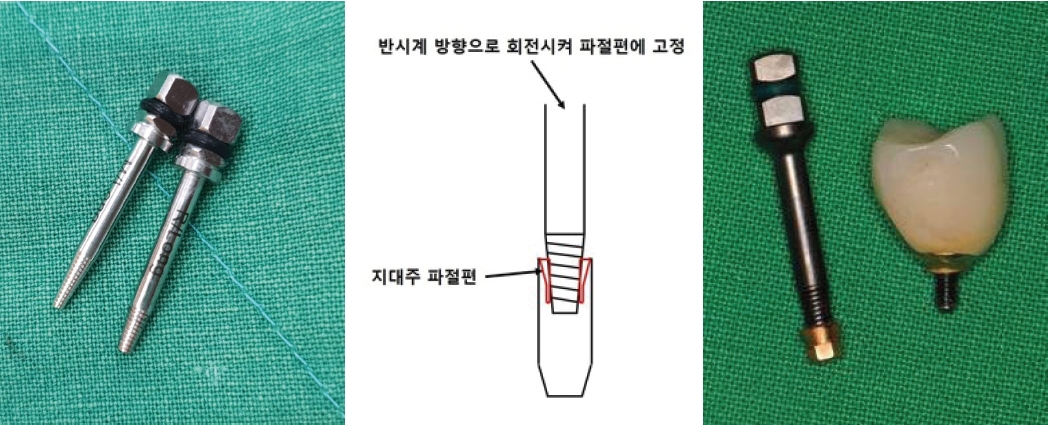
연결나사의 파절보다 빈발하게 발생하는 것이 지대주의 파절인데(Fig. 5) 제거가 잘 되지 않는다. 이때는 다양한 방법으로 제거를 할 수 있으나 최근에는 여러 회사에서 발매되어 나오는 리무버가 있어 제거가 비교적 용이해졌다(Fig. 6).
리무버를 적용할 때 주의할 사항은 역회전으로 고정을 하여야한다는 것이다. 이후에 라쳇이나 토크렌치등으로 잡고 흔들어서 제거해야만 제거가 용이하다. 그럼에도 불구하고 제거에 실패하는 경우에는 bur를 이용하여여 제거하는 수 밖에 없다(Fig. 7).
5. 치주외과수술과 치과임플란트 제거술 동시 시행시 수기료 산정방법
동일부위에 차105치은박리소파술(1/3악당)과 차98치과이플란트제거술(1치당)을 동시에 청구하는 경우에는 주된 수술은 소정점수의 100%, 소수술은 소정점수의 50%를 산정한다. 이는 치과건강보험 요양급여비용 및 급여기준 제9장 처치 및 수수료 등의 제1절 처치 및 수술료 산정지침 (5)에근거하여 동일하게 적용되고 있다. 이는 임플란트를 제거하면서 인접한 주위의 치주염을 같이 처치할 경우에 적용할 수 있다. 치은박리소파술이 아니더라도 차23-1 치석제거(가)(1/3악당)이나 차101치주소파술 등아 적용될 때도 같이 인용될 수 있다. 이때 주된 수술운 상대가치점수가 높은 항목이 된다.
6. 치과 임플란트 치아 주위염 점막박리소파술
치주질환 등으로 치과임플란트 치아 주위염 점막박리소파술을 시행하는 경우에는 실시행위에 따라 차105치은박리소파술 가. 간단 또는 나. 복잡의 소정점수를 포함한다[7]. 이때 봉합사 청구도 가능하다. 복잡의 경우 인접골삭제 등을 위해 버를 사용하였더라도 별도의 청구는 불가한다. 복잡의 경우 조정삭감이 잘 되므로 임상사진을 미리 찍어서 향후를 대비하는 노력이 필요할 것이다.
7. 치과임플란트 점막관통이행부 재형성술
치주질환 등으로 치주질환 처치 후 치과임플란트를 점막으로 완전히 피개하였다가 구강내로 재노출시키는 방법인 치과 임플란트점막관통이행부 재형성술을 실시하는 경우에는 차105-가 치은박리소파술(1/3악당)-간단의 소정점수를 산정하거나[7] 치은이식을 시행하는 경우에는 차111치은이식술의 소정점수를 차운박리소파술 별도산정 없이 청구할 수 있다[8]. 이 수술식은 치조골이 상실되어 치조골결손부골이식술이나 골유도재생술을 시행받은 후 커버스크루를 연결하였다가 치유지대주를 다시 연결해야 하는 2차 수술시에 적용할 수 있는데 봉합사도 별도 청구가능 하다.
8. 치과임플란트 치아에 표면처치술(표면세정, 무독화시술, 나사선성형술 등)
치과임플란트 치아에 치주외과적 수술처치 후에 시시하는 치과임플란트 표면처치술(표면세정, 무독화시술, 나사성형술 등)을 실시한 경우에는 1~2개만 시행한 경우라도 소정점수의 200%를 산정한다[9]. 즉 2배로 청구할 수 있다. 이 술식을 위해서는 반드시 차105 점막박리소파술이 시행되어야 한다. 임플란트가 포함된 경우에는 200%를 인정하고 있으나 실제로 청구를 하면 창구에러로 삭감조정되는 경우가 많으므로 해당치아가 자연치아가 아니고 임플란트임을 반드시 표식하고 청구하여야 한다. 나사성형술이 시행된 경우라면 차105점막박리소파술 복잡으로 청구 할 수 있다.
9. 치과임플란트 치아 주위염 치조골결손부 골이식술과 골유도재생술.
치주질환등으로 치과임플란트에 차107치조골결손부골이식술이나 차108조직유도재생술을 적용할 수 있다[8,9]. 이 두 술식은 굉장히 헷갈리는 술식이기도 하다. 둘다 골이식이 이루어지는 것이지만 차107 치조골결손부골이식술은 자가골이나 동종/이종골이 반드시 사용되어야한다. 반면에 차108조직유도재생술은 차폐막(membrane)의 사용이 반드시 필요하며 골이식은 시행될 수도 있고, 시행되지 않을 수도 있다. 이 둘 술식에 사용되는 동종/이종골은 반드시 보험등록이 가능한 재료이어야하며 술식이전에 건강보험심사평가원에 사전 등록되어 있어야 한다. 차폐막도 보험등재된 재료가 사전에 등록되어야 한다.
1) 골소실이 발생된 임플란트주위염 처치
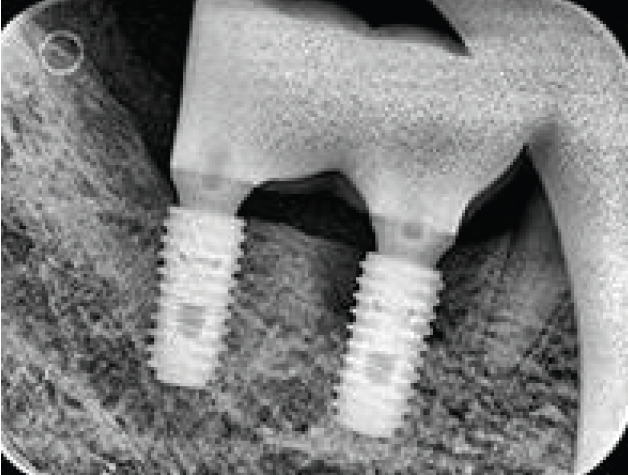
모든 치주진료는 치석제거술이 먼저 시행되어야한다. 임플란트 8주위염도 마찮가지이다. 반드시 본원에서 시행될 필요는 없으며 최근에 타원에서 시행된 경우에는 내역설명이 필요하다. 이미 보철이 진행된 곳에 환형의 치조골소실이 발생된 경우에(Fig. 8) 치석제거와 함께 보철을 제거하고 cover screw 를 연결해주면 연조직이 치유된다(Fig. 9). 이후에 치조골결손부골이식술을 시행하고(Fig. 10) 일정기간 치유가 이루어진 후 다시 임플란트를 노출(치은박리소파술 적용)하여 치유지대주를 연결하고 재보철을 함으로서 임플란트를 재생하여 다시 사용해볼 수 있는 술식을 건강보험항목으로 진행할 수 있다.
10. 상악동 이물제거술(신설. 2026년 3월 1일)
차-115 상악동 이물제거술(Removal Of maxillary Sinus Foreiegn Body[Caldwell-Luc Method])가 2026년 3월 1일부터 신설되었다. 이 술식은 상악동에 임플란트 픽셔쳐가 빠지는 경우 제거를 위한 술식으로 2026년 기준으로 상대가치 점수는 1,610,34점이다. 이 술식은 상악동 측벽으로 접근하여 상악동에 빠진 임플란트 등을 제거할 경우에 적용가능한데, 버값은 17만원으로 술식보다 더 비싸다. 구강상악동누공폐쇄술까지 청구할 수 있는 경우 청구금액은 더 증가 할 것으로 보인다. 신설된 항목이라 햐후 어떻게 심사가 될지는 추이를 살펴볼 필요가 있을 것으로 예측된다.
결론
대한민국에서 치과를 진료하는 모든 치과의사는 개업의든 공직의든 모두 치과건강보험의 테두리안에서 진료를 해야한다. 자칫 잘못하면 임의비보험으로 간주되어 처벌을 받거나 충분히 건강보험진료로 청구가능한 것인데도 불구하고 방법을 잘 몰라서 청구를 누락하는 경우가 빈발하게 발생되고 있으니 보험적용여부와 항목을 잘 구분해서 손해보는 일이 없도록 해야할 것이다. 건강보험은 수시로 변하고 있으므로 항상 관심을 가지고 관련된 고시를 꼭 챙겨볼 것을 당부드리는 바이다.
Notes
Conflicts of Interest
None