치의학 임상 교육 패러다임의 전환: 교육전담교수 제도의 도입과 효과
Transforming clinical dental education: Implementation and impact of clinical education professor system
Article information
Trans Abstract
Purpose
This study explores the implementation and educational impact of the Clinical Education Professor (CEP) system at a dental school in Korea. The system was introduced to address the limitations of traditional, parttime instructional models and to ensure consistent, competency-based instruction through a full-time, student-centered framework.
Materials and Methods
Yonsei University College of Dentistry reorganized its clinical instruction by appointing full-time CEPs in the student clinic. These faculty members supervise direct patient care, provide immediate feedback, and conduct standardized assessments. A mixed-methods approach was employed to evaluate the system’s contribution to structured, longitudinal, and individualized clinical learning.
Results
Findings indicate that the CEP system significantly increased hands-on training opportunities and provided students with earlier and broader patient exposure. This led to enhanced independent clinical competency. Furthermore, student surveys revealed highly positive perceptions of the system, and the framework improved instructional quality by reinforcing faculty accountability and formalizing feedback processes.
Conclusion
The CEP system offers a promising and effective direction for improving clinical training. By transitioning to a full-time supervisory model, dental schools can enhance the quality of competency-based education, providing a valuable framework for other health disciplines facing similar clinical training challenges.
서론
치과대학 교육의 궁극적인 목표는 졸업 후 독립적으로 환자를 진료할 수 있는 유능한 치과의사를 양성하는 데 있다. 현대 치의학 교육은 단순 지식 전달이나 단편적 기술 전수를 넘어, 실질적 임상 수행력을 체계적으로 함양하는 역량 기반 교육(competency-based education)과 성과 중심 교육(outcomebased education) 체계로 패러다임이 전환되었다[1]. 이러한 흐름에 발맞추어 국내 치의학교육평가원과 미국의 치과대학 인증기관(Commission on Dental Accreditation, CODA) 등은 ‘국가적 수준의 치과의사 역량’을 기준으로 교육의 질을 엄격히 관리하고 있다. 결국 ‘사회에 필요한 치과의사의 모습’을 정립하고 이를 교육 현장에 구현하는 일은 시대적 소명이자 모든 교육자가 직면한 근본적인 과업이다[2]. 이를 위해 다양한 교수법과 평가 모델이 고안되어 왔으나, 이론과 실제, 그리고 근거 기반 학습 사이의 적절한 균형점을 찾는 것은 여전히 풀기 어려운 과제이다. 특히 기술적 숙련도와 비판적 사고력을 동시에 길러내기 위한 교육적 고민은 현대 임상 교육의 기틀을 형성하는 핵심적인 논의이다[3,4].
치의학 교육의 역사는 고대부터 시작되었으나, 초기에는 체계적인 과학적 기틀이 부족했으며 의학으로부터 분리되어 독자적인 학문 체계를 구축하기까지 상당한 시간이 필요했다. 16세기에 접어들어 해부학과 미생물학이 눈부시게 발전하며 치의학은 비로소 학문적 기반을 다지기 시작했다[5,6]. 특히 치아 구조에 대한 정밀한 해부학적 규명과 레벤후크(Antonie van Leeuwenhoek)의 구강 내 미생물 발견은 경험에 의존하던 기존의 처치 방식에서 벗어나 과학적 근거에 기반한 접근으로 전환되는 결정적인 분기점이 되었다[7,8]. 이어 1728년 ‘현대 치의학의 아버지’ 피에르 포샤르드(Pierre Fauchard)가 집대성한 최초의 치과 임상 교과서는 치과 교육과 외과학 교육의 병행 필요성을 강조하며 치의학이 독립된 전문 영역으로 도약하는 데 핵심적인 공헌을 하였다[3]. 그러나 이러한 학문적 발전에도 불구하고 당시의 교육 방식은 규격화된 시스템 없이 숙련된 개원의의 개인적 경험을 전수하는 도제식 훈련(apprenticeship) 수준에 머물러 있었기에, 교육의 질적 수준이 매우 불균형하다는 한계를 안고 있었다.
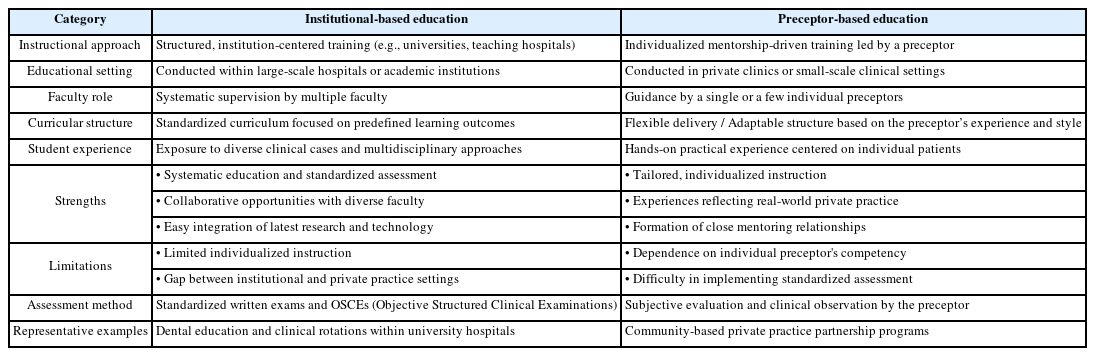
공식적인 치의학 교육 체계는 1840년 미국 볼티모어 치과대학(Baltimore College of Dental Surgery)의 설립을 기점으로 본격적인 기틀을 마련하였다[9]. 19세기 후반에 이르러 치의학계 내에서는 과학적 이론과 임상 기술을 통합적으로 가르치는 대학 기반 모델(institutional model)과, 실제 환자 진료를 통한 실무 경험을 강조하는 전통적 도제식 모델(preceptor model) 사이의 철학적 대립이 치열하게 이어졌다[10,11]. 이 두 교육 모델의 주요 차이점은 Table 1에 정리되어 있다. 도입 초기에는 비용 효율성과 지역적 접근성이 뛰어난 도제식 교육이 우위를 점했으나, 1860년대 이후 미국치과의사협회 (American Dental Association)가 교육의 표준화를 강력히 추진하면서 1867년 하버드대학교에 최초의 대학 기반 치의학 교육 과정이 안착되었다[12]. 하지만 19세기 말 교육 기관의 급증으로 인한 무분별한 면허 허용 등 질적 저하 문제가 불거지자[13], 20세기 초 주 정부는 법적 규제를 강화하여 공인된 대학 졸업자에게만 면허 시험 응시 자격을 부여하기 시작했다[14]. 이러한 제도적 정비는 비표준화된 사설 교육 기관들을 자연스럽게 퇴출시켰으며, 결과적으로 대학 중심의 정규 치의학 교육 시스템이 확고한 표준으로 자리 잡는 결정적인 토대가 되었다.
20세기 초, 치의학 교육은 카네기 재단(Carnegie Founda-tion)의 지원으로 발간된 두 가지 보고서를 통해 중대한 전환점을 맞았다. 플렉스너 보고서(Flexner Report, 1910)는 전임 연구 중심 교수진의 확충과 학문적 체계화를 역설하였고[4], 가이즈 보고서(Gies Report, 1926)는 의과대학 모델에 기초한 과학적 교육을 강조하며 도제식 모델의 한계를 지적했다[2]. 이를 계기로 대학 중심의 연구와 교육이 강화되었으며, 1974년 CODA의 설립을 통해 교육 과정 인증과 졸업생 역량의 국가적 표준화가 확립되었다[12].
2000년대 이후에는 미국 치과 교육 협회(American Dental Education Association, ADEA)의 치의학 교육 변화 및 혁신 위원회(ADEA Commission on Change and Innovation. ADEA CCI) 출범[15]과 Macy 재단의 리더십 연구 기점으로 포괄적 환자 치료 중심(Comprehensive patient care)의 임상 교육 혁신이 가속화되었다[16]. 치과대학들은 분과 중심의 파편화된 실습에서 벗어나 환자의 전반적 상태를 고려한 통합적 치료계획 수립 역량을 강조하였으며, 문제 기반 학습(Problembased learning), 시뮬레이션 기반 교육(Simulation-based learning) 등을 도입하여 비판적 사고와 독립적 진료 역량을 강화해 왔다[17,18]. 그러나 표준화된 일률적 교육 과정은 학생 개개인의 수준과 요구를 섬세하게 반영하기 어렵고, 임상 현장에서 이론과 실제의 간극을 메워줄 개별 맞춤형 지도가 부족하다는 한계가 지속적으로 지적되어 왔다[16,18].
치의학 임상 교육은 학생이 원내생으로서 지도교수의 감독하에 환자를 직접 진료한다는 점에서 의학교육과 뚜렷이 구별된다. 역량 중심 교육 측면에서 포괄적 진료 역량을 갖추려면 환자 평가부터 유지 관리까지 전 과정에 걸친 통합적 책임 경험이 필수적이다[11]. 그러나 기존 환경은 단편적 술식 위주의 지도와 교수진의 잦은 교체로 인해 치료 계획의 일관성이 부족하고 학생이 수동적 참여에 머무는 한계가 있었다. 이는 환자 중심 진료의 실현과 학생의 독립적 임상 수행 능력 성장을 저해하는 요인으로 작용해 왔다[12,16,18].
전통적 임상 실습의 제약을 해소하고 학생 맞춤형 밀착 지도를 구현하고자, 연세대학교 치과대학은 원내생진료실에 상주하며 학생들의 교육만을 전담하는 교육전담교수(Clinical Education Professors, CEP) 제도를 신설하였다. 2015년 구강내과학 전공 교원을 시작으로 2023년까지 총 5인의 다학제적 진용을 갖춘 이 제도는, 체계적인 대학 기반 교육의 틀 내에서 도제식 교육의 정수인 ‘개별 맞춤형 멘토링’을 통합한 혁신적 모델이다. 교육전담교수는 실습 전 과정에 걸쳐 단계별 심층 피드백과 객관적 평가를 제공하는 감독자이자, 학생이 환자 중심의 포괄적 진료를 능동적으로 주도하도록 돕는 임상적 조력자 역할을 수행한다. 역량 기반 교육의 거시적 효과에 대한 논의는 활발히 이루어져 왔으나, 이러한 밀착형 임상 지도 모델이 학생의 성취도와 교육 환경 전반에 미치는 실증적 효과를 분석한 연구는 여전히 미진한 실정이다.
따라서 본 연구는 연세대학교 치과대학의 교육전담교수 제도의 도입과 운영 현황을 고찰하고, 이 제도가 학생들의 임상 교육 만족도, 임상 경험의 양적·질적 확장, 그리고 종합적 학습 효과에 미친 영향을 정량적·정성적으로 평가하고자 한다. 이를 통해 해당 제도의 교육적 효용성을 검증하고, 나아가 미래 치의학 교육에서 요구되는 독립적이고 역량 있는 치과의사 양성을 위한 효율적인 임상 교육 모델의 발전 방향을 제시하고자 한다.
재료 및 방법
연구 대상
연세대학교 치과대학에서 2014년부터 2023년까지 수집된 학년말 설문 자료와 임상 실습 데이터를 분석하여 교육전담교수 제도의 효과를 평가하였다. 임상 실습 데이터는 술기별 학생당 평균 시행 건수를 포함하였다. 이 데이터는 최소 요구 증례 충족 여부가 아니라, 학생이 실제로 경험한 술식의 연도별 변화 추이를 파악하기 위한 목적으로 사용되었다.
연구 도구 및 자료 분석 방법
1. 만족도 조사
2017학년도부터 2023학년도까지 본과 3, 4학년 학생들을 대상으로 학년말에 시행된 설문 조사 중 다음 4가지 항목의 연도별 변화를 분석하였다: (a) 현재 임상 지도 교원의 지도방식은 대체적으로 만족스럽다, (b) 환자 중심의 포괄적 진료의 중요성을 인식하고 있다, (c) 우리 대학의 환자 중심의 포괄적 교육이 진료에 도움이 되었다, (d) 원내생 전담임상지도교원 제도는 환자 중심의 포괄적 진료 수행에 도움이 되었다. 이 중 (a)와 (d) 문항 응답의 연도별 추이를 중점적으로 평가하였다.
주관식 응답에 대한 내용 분석(content analysis)을 시행하였으며, 연구자 2인이 독립적으로 1차 코딩을 수행한 후 상호 검토 과정을 거쳐 2회 반복 검증하였다. 의견 불일치는 합의 과정을 통해 최종 키워드를 선정하였다.
2. 임상 수행 건수(Accomplishment)
본 연구에서는 2014학년도부터 2023학년도까지 연세대학교 치과대학 졸업생들이 학생진료시설 (원내생진료실)에서 수행한 모든 증례 중, 학생이 수행한 환자 진단 및 평가 및 각 임상과학교실의 최소 요구 증례에 해당하는 술식의 시행 건수를 분석하였다.
분석 항목은 다음과 같은 대표적인 술식을 포함하였다: 1) 환자 진단 및 평가, 2) 수복 치료, 3) 근관 치료, 4) 금 인레이, 5) 스케일링 및 TBI, 6) 치은 소파술, 7) 발치, 8) 고정성 부분의치, 9) 가철성 의치
결과
교육전담교수 제도 도입에 따른 학생 만족도 및 인식의 변화
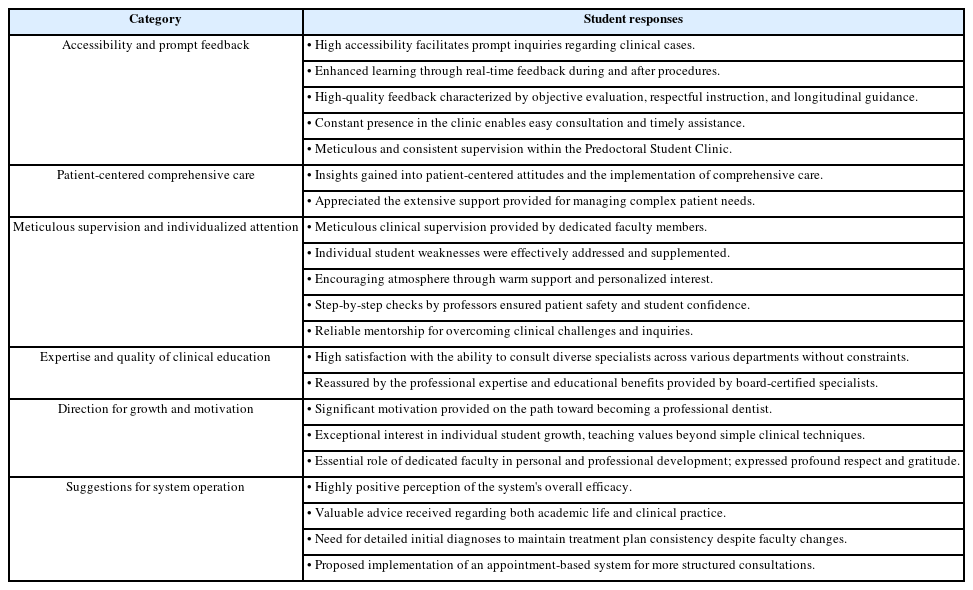
원내생 임상 실습을 전담하는 교육전담교수 제도의 도입이 학생들의 교육 경험에 미친 영향을 분석한 결과, 제도가 안정화 단계에 접어든 2019년을 기점으로 실습 지도 방식에 대한 학생들의 만족도가 비약적으로 상승한 것으로 나타났다(Fig. 1). 설문조사에 참여한 학생들의 개방형 응답을 대상으로 내용 분석(content analysis)을 시행한 결과, ‘일관된 피드백의 제공’, ‘ 임상적 의사결정 과정에서의 심리적 안정감’, ‘교수-학생 간의 긴밀한 유대감’ 등 6가지 핵심 키워드가 도출되었으며, 대표적인 응답 사례는 Table 2에 제시하였다. 이러한 결과는 학생들이 교육전담교수 제도를 단순한 행정적 변화가 아니라, 대학 기반 교육(institutional model)의 구조적 체계성을 유지하면서도, 전통적 도제식 교육(preceptor model)이 가진 개별 맞춤형 지도의 장점을 조화롭게 결합한 형태로 인식하고 있음을 시사한다.
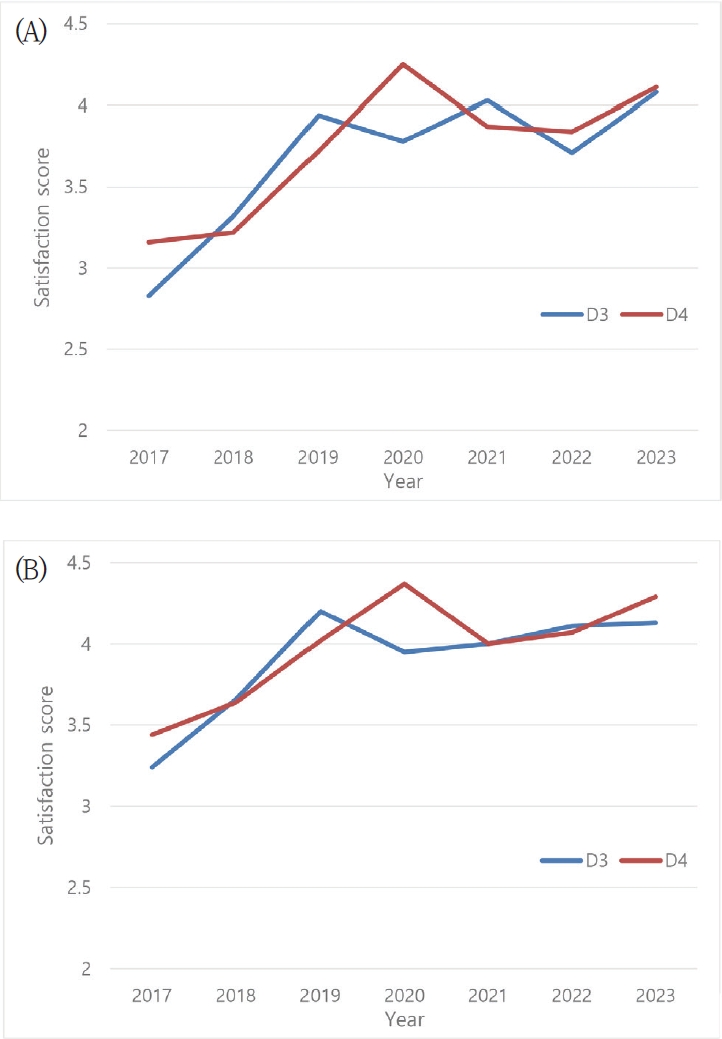
Student satisfaction with the clinical education professor (CEP) system. A. Supervisory style of clinical education professors. B. Impact of the clinical education professor system on patient-centered care. D3: third year dental students, D4: fourth year dental students.
임상 교육 패러다임의 전환과 질적 개선 성과
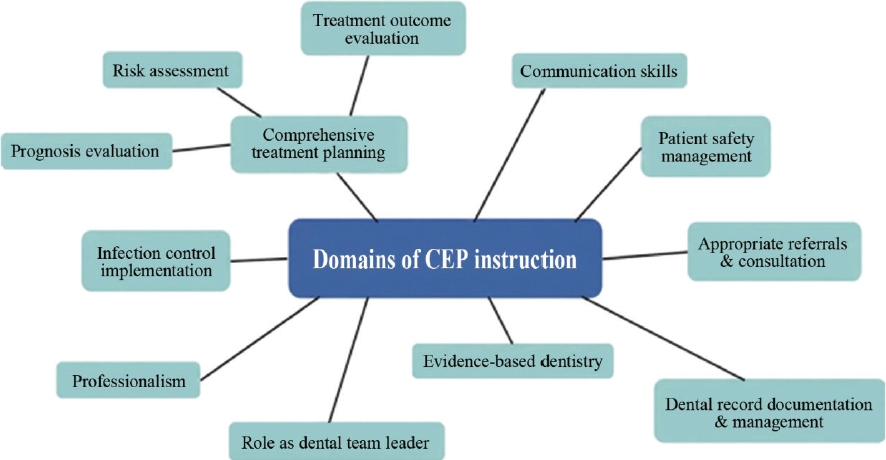
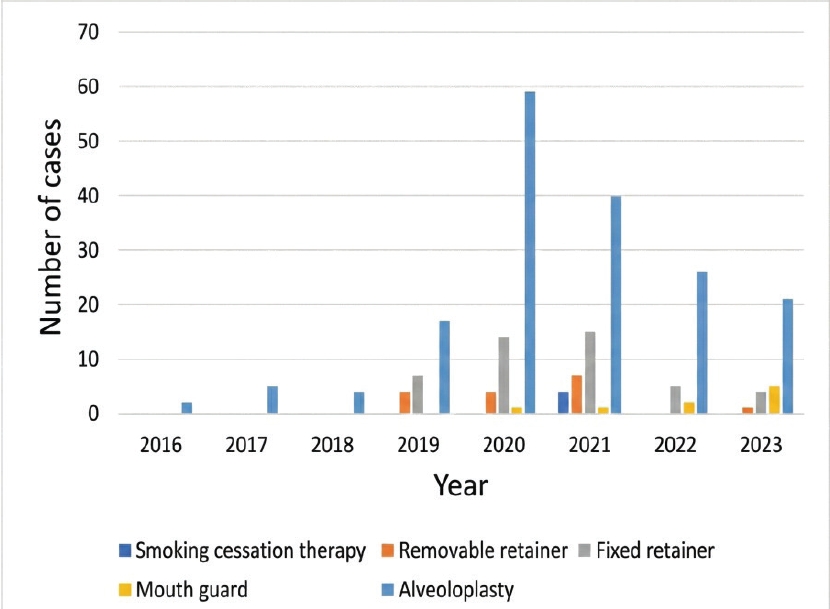
교육전담교수 제도의 운영을 통해 임상 교육의 초점은 단편적인 술기 습득에서 통합적인 역량 배양으로 근본적으로 전환되었다(Fig. 2). 전문직업성, 진료 윤리, 감염 관리, 특수 환자 진료 및 타 보건의료인과의 연계 교육(Interprofessional Education, IPE) 등 현대 치의학이 요구하는 확장된 역량 항목들이 교육전담교수의 지도 아래 체계적으로 통합 운영되었다. 특히 치위생학과와의 연계 교육 프로그램을 통해 학생들이 진료 팀의 리더로서 다학제적 의사소통 기술을 실습하고 실시간 피드백을 받는 구조가 안착되었으며, 증례 발표 수업의 내실화를 통해 근거 기반 치의학(Evidence-based Dentistry, EBD)을 실제 환자 진료에 적용하는 능력이 강화되었다. 또한, 한 명의 교육전담교수가 약 15명의 학생을 밀착 관리하는 체계는 기존의 '술식 단위' 실습을 '환자 단위'의 포괄적 진료 체계로 재편시켰다. 이를 통해 학생들은 위험도 평가를 포함한 종합 치료 계획 수립부터 유지 관리까지 진료의 전 과정을 주도적으로 경험하게 되었으며, 졸업 시 발생하는 환자 인수인계 프로세스의 표준화로 진료의 연속성이 개선되었다.
지속적 질 관리 프로그램 및 다면적 평가 체계 구축
교육전담교수의 상주를 바탕으로 ‘포괄적 치료 및 진료 관리 평가’ 프로그램이 지속적으로 운영되었다. 이는 단순한 술기 수행 능력을 넘어 의무 기록의 완결성, 진단 및 치료 계획 수립의 적절성, 진료 전 설명 및 동의 절차 이행 여부 등 진료 전반에 걸친 핵심 항목을 평가한다. 특히 진료 지연이나 환자 민원 발생 여부와 같은 진료 윤리 및 행정적 요인을 포함함으로써 학생들이 의료인으로서 갖춰야 할 전문가적 태도를 동시에 함양할 수 있도록 설계되었다. 이러한 질 관리 체계는 교육전담교수의 능동적인 개입과 지속적인 피드백을 통해 단순 점수 위주의 형식적 절차를 극복하고 실질적인 교육 효과를 거두고 있는 것으로 확인되었다.
학생 임상 실습 성취도의 양적 추이 및 변화상
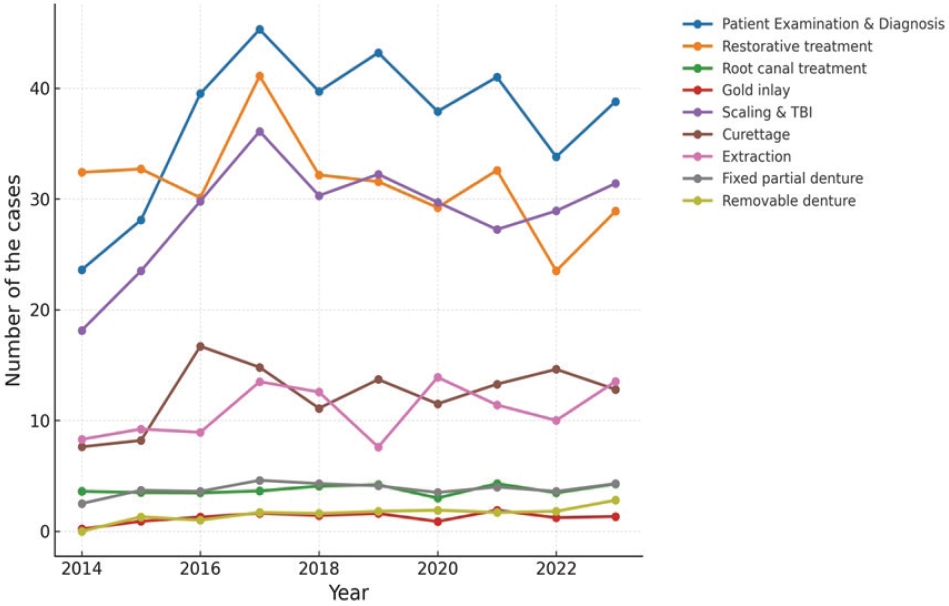
2014년부터 2023년까지의 연도별 진료 건수 추이를 분석한 결과, 대부분의 진료 항목에서 유의미한 양적 확장이 확인되었다(Fig. 3). 환자 검진과 예방적 처치(TBI 및 스케일링)는 연구 기간 전반에 걸쳐 높은 수준을 유지하였으며, 근관치료, 발치, 치주치료 및 보철 분야의 건수가 꾸준히 증가하였다. 특히 가철성 의치 항목은 연구 후반부에 급격한 상승 곡선을 나타냈다. 반면 직접 수복 는 점진적인 감소 양상을 나타냈다. 아울러 임상누적평가 제도의 도입 이후, 최소 요구 증례 외의 특수 진료 항목(Q-ray, T-scan, 턱관절 검사, 연조직 질환 처치 등) 시행 건수가 유효하게 증가하였다(Fig. 4).
고찰
본 연구는 연세대학교 치과대학이 도입한 교육전담교수 제도가 지난 10년간 치의학 임상 교육의 질적·양적 패러다임을 어떻게 변화시켰는지 심층적으로 분석하였다. 연구 결과의 핵심은 교육전담교수 제도가 교수 인력을 확충한 것에 그치지 않고, 대학 기반 교육의 표준화된 시스템 내에서 학생 개개인의 역량 차이를 메워주는 ‘임상적 멘토링’의 기능을 성공적으로 수행하고 있다는 점에 있다. 결과에서 확인된 학생 만족도의 상승은 임상 교육의 성패가 교육자와 피교육자 간의 ‘적시적 피드백’과 ‘심층적 교감’에 달려 있음을 방증한다. 학생들은 복합적인 임상 상황에서 마주하는 불확실성을 상주 전문가와의 소통을 통해 해결하며 심리적 안전감을 얻으며, 이는 수동적인 관찰자에서 능동적인 치료 주체로 성장하는 결정적인 동력이 된다. 특히 학생들이 본 제도를 도제식 교육의 개별성과 대학 기반 교육의 체계성이 융합된 모델로 평가한 점은, 현대 치의학 교육이 지향해야 할 개인 맞춤형 역량 강화 교육의 실질적인 대안을 제시한다.
양적 지표를 통해 나타난 진료 패턴의 변화는 임상 교육 환경이 한국 사회의 인구 구조 및 질병 구조 변화에 반응하고 있음을 시사한다. 직접 수복 치료의 감소와 근관·보철·의치 진료의 유의미한 증가는 학생들이 단일 치아중심의 치료뿐만 아니라, 다수 치아 결손과 복합적인 전신 질환을 가진 고령 환자에 대한 ‘전악 구강 재건’ 역량을 실질적으로 배양하고 있음을 보여준다. 교육전담교수는 이 과정에서 학생들이 특정 술기 점수를 채우기 위한 단편적인 증례 선택에 치우치지 않도록 지도하며, 환자의 생애 주기와 장기적 예후를 고려한 포괄적 치료 계획(Comprehensive Treatment Plan)을 수립하도록 유도하는 중추적인 조율자 역할을 수행하였다. 뿐만 아니라, 질병의 치료뿐만 아니라 예방 중심의 기조가 반영되어 예방적 치료의 비중이 늘어난 것을 알 수 있다. 또한, 임상누적평가를 통해 확산된 특수 진료 경험은 학생들이 졸업 후 마주할 실제 임상 현장의 높은 난이도와 다양성에 대비할 수 있는 실무적 자산을 축적하게 하였다.
질적 성과 측면에서 주목해야 할 부분은 전문가적 정체성(Professional Identity)의 형성이다. 교육전담교수와 함께 운영되는 진료 질 관리 프로그램은 학생들이 의무 기록의 완결성, 감염 관리 규정 준수, 환자와의 윤리적 소통 등 ‘치료 기술 외적인 역량’의 중요성을 체득하게 하였다. 특히 주치의로서 환자를 다음 기수에게 체계적으로 인계하는 프로세스는 의료인으로서의 책임감을 함양하는 실질적인 교육 과정으로 기능하였으며, 이는 기존의 실습 환경에서는 구현하기 어려운 교육적 가치였다. 교육전담교수의 일관된 지도는 평가의 일관성뿐만 아니라, 학생이 스스로의 진료 과정을 비판적으로 검토하고 개선하는 자기 주도적 학습 능력을 고도화하는 핵심 동력으로 작용하였다.
이렇듯 주목할 만한 결과에도 불구하고 본 연구에는 몇 가지 제한점이 있으며, 이에 근거해 향후 연구 및 치의학 교육을 위한 제언을 제시한다. 첫째, 본 연구는 서울 소재 단일 대학의 특정 기관에 기반하고 있어, 결과의 일반화 가능성이 다소 제한적이다. 또한 연구 표본 규모와 연도별 상이함 등의 영향으로 정량 분석에서 통계적 검정을 광범위하게 확인하지 못하였다. 뿐만 아니라 학생 실습 성취도는 증례 수 중심의 행정자료에 의존하였기에, 환자 구성의 이질성, 증례 난이도, 지도 강도의 차이, 팬데믹 상황에 따른 변동 등을 충분히 통제하지는 못했다. 따라서 향후 환자·증례 난이도 보정과 객관적 성과지표를 포함한 연구가 수행될 경우, 본 연구에서 관찰된 경향과 상이한 효과 추정치가 도출되거나 더 정밀한 결론이 제시될 가능성이 있다.
결론적으로 본 연구는 연세대학교 치과대학에서 시행된 교육 전담교수 제도가 임상 실습의 구조와 내용을 심화·체계화함으로써, 치과대학생의 임상 교육의 질적·양적 향상에 기여하였음을 보여준다. 본 제도의 도입을 계기로 기존의 단회성 술기 중심 교육에서 벗어나, 교육전담교수를 중심으로 한 조직적이고 통합적인 임상 교육 체계가 확립되었으며, 이는 학생들의 교육 만족도 향상뿐만 아니라 임상 역량 전반의 고도화로 이어졌다.
특히, 교육전담교수의 지속적인 개입과 구조화된 피드백 제공은 학생들의 능동적 학습을 촉진하고, 심화된 임상 경험의 습득을 가능하게 하였다. 단순한 술기 반복을 넘어, 진단 및 치료계획 수립, 환자 중심의 포괄적 진료 접근, 전문가적 태도와 의사소통 능력, 윤리적 판단, 근거 기반 임상적 추론 등 다양한 임상적·비임상적 역량의 배양에 실질적으로 기여한 것으로 나타났다. 이러한 결과는 치의학 교육의 핵심 목표인 ‘독립적 진료 수행이 가능한 졸업생 양성’ 이라는 과제 달성을 위한 효과적인 교육 모델[19-21]로서, 본 제도의 교육적 유용성과 확장 가능성을 시사한다.
또한, 교육전담교수 제도는 기존 교수-학생 비율이 높은 환경에서 발생하기 쉬운 개별 피드백 부족과 지도 공백을 완화하고, 학생별 진료 역량과 학습 수준에 기반한 개별화 교육을 가능하게 하였다. 이와 같은 점에서 본 제도는 대학 기반의 구조적 교육 시스템에 도제식 교육의 장점을 효과적으로 접목한 임상 교육 모델로 평가될 수 있다.
따라서, 교육전담교수 제도의 운영은 단기적인 임상 역량 향상에 그치지 않고, 졸업 후 실제 임상 환경에서의 적응력 향상 및 사회적 기여도 제고까지 포괄하는 치과 임상 교육의 질적 개선을 제도적으로 뒷받침한다. 향후 연구에서는 학생의 역량, 교수진의 교육 효과, 교육 시스템의 질적 발전 정도, 졸업생의 임상 성과 등을 포괄하는 정량적 및 정성적 분석을 바탕으로 교육전담교수 제도의 효과를 보다 객관적으로 평가하고, 이를 토대로 한 근거 기반의 지속적 제도 개선 전략 수립이 필요하다.
Notes
Conflicts of Interest
None